Pflasterzügelverband bei Zehfrakturen
Der Pflasterzügelverband ist eine einfache und effektive Methode zur Stabilisierung von Zehfrakturen, insbesondere bei nicht dislozierten oder gering dislozierten Brüchen der Kleinzehen. Dieser Verband fixiert den verletzten Zeh an einem benachbarten, intakten Zeh, wodurch eine relative Immobilisierung erreicht wird, die die Heilung fördert und Schmerzen lindert.
Indikationen
- Nicht dislozierte oder gering dislozierte Frakturen der Kleinzehen.
- Stabile Frakturen ohne Beteiligung des Gelenks.
- Weichteilverletzungen ohne offene Wunden.
Kontraindikationen
- Offene Frakturen oder Frakturen mit bedeutender Verschiebung.
- Dislozierte Frakturen, die eine Reposition erfordern.
- Frakturen mit Beteiligung des Gelenks oder der Wachstumsfuge bei Kindern.
- Infektionen oder Hauterkrankungen im betroffenen Bereich.
Material
- Pflasterstreifen (hypoallergen und hautfreundlich)
- Mull- oder Schaumstoffpolsterung
- Schere
- Desinfektionsmittel
- Optional: zusätzliche Stützmaterialien wie Schienen
Vorbereitung
Patientenaufklärung
- Den Patienten über den Zweck des Pflasterzügelverbandes und den Ablauf der Anlage aufklären
- Patienteninformation über mögliche Komplikationen und Nachsorgemaßnahmen.
Hygiene und Vorbereitung des Bereichs
- Hände waschen und desinfizieren
- Reinigen und desinfizieren des betroffenen Zehe und der benachbarten Zehen.
- Sicherstellen, dass die Haut trocken ist, um eine gute Haftung des Pflasters zu gewährleisten (ggf. mit Waschbenzin reinigen).
Anlage des Pflasterzügelverbandes
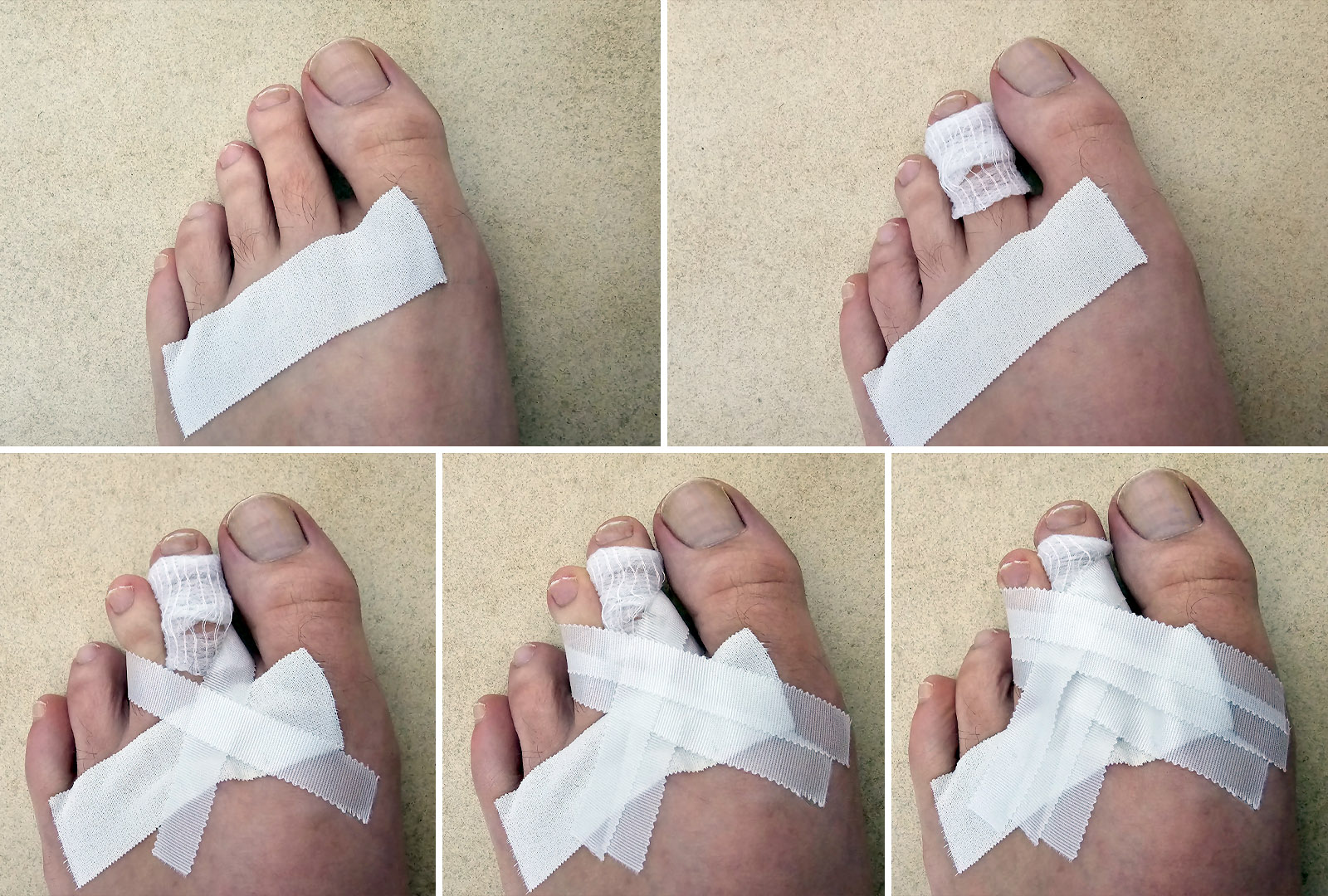
Polsterung
Eine dünne Schicht Mull- oder Schaumstoffpolsterung zwischen die betroffenen Zehen platzieren, um Reibungen und Druckstellen zu vermeiden.
Anlage des Pflasters
- Je nach betroffenen Zehen, zwei bis drei Pflasterstreifen zuschneiden, die lang genug sind, um die betroffenen Zehen sicher zu umwickeln, ein weitere Streifen kann, für einen besseren Halt, auf den Füßrücken geklebt werden.
- Der erste Pflasterstreifen wird auf die trockene Haut um die zu behandelnden Zehen wie eine Schlaufe geklebt
- Die weiteren Streifen ebenfalls schlaufenartig um die betroffenen Zehen kleben, diese sollten sich jedoch überlappen
- Verband nur so feste anlegen, dass die Durchblutung weiterhin gewährleistet ist.
Überprüfung
- Auf den sicheren Sitz des Verbands und eine natürliche Position der Zehen achten
- Auf eine adäquate Durchblutung kontrollieren (Hautfarbe und Temperatur. Die Zehen sollten warm und rosa bleiben.
Nachsorge
Kontrollen
- Patienten auf die Notwendigkeit hinweisen, den Verband täglich auf Anzeichen von Reibung, Druckstellen oder Hautirritationen zu überprüfen.
- Der Verband sollte bei Bedarf gewechselt werden, insbesondere wenn er feucht oder schmutzig wird.
Aktivitätseinschränkungen
- Der Patient sollte körperliche Aktivitäten, die Druck auf den verletzten Zeh ausüben, vermeiden.
- Offene Schuhe oder Schuhe mit breiter Zehenbox können den Druck auf den verletzten Zeh minimieren.
- Schuhe mit hohen Absätzen sollten vermieden werden.
Schmerzmanagement
- Bei Bedarf können Schmerzmittel verordnet werden.
- Eispackungen können in den ersten 48 Stunden zur Schmerzlinderung und Schwellungsreduktion verwendet werden.
Folgetermine
- Kontrolltermine vereinbaren, um den Heilungsverlauf zu überwachen und bei Bedarf den Verband zu wechseln oder anzupassen.
- Ggf. können Röntgenkontrollen zur Überprüfung der Heilung nötig sein
Komplikationen
- Durchblutungsstörungen
- Zeichen wie Blässe, Kälte oder Kribbeln der Zehen erfordern sofortige ärztliche Untersuchung.
- Hautirritationen oder Infektionen
- Hautausschläge, Blasen oder Anzeichen einer Infektion erfordern eine Anpassung oder Entfernung des Verbandes und ggf. eine antibiotische Behandlung.
- Verschlechterung der Fraktur
- Bei anhaltenden Schmerzen oder Veränderungen der Zehenstellung sollte eine erneute radiologische Untersuchung erfolgen.
Zusammenfassung
Der Pflasterzügelverband ist eine effektive und einfache Methode zur Stabilisierung von nicht dislozierten oder gering dislozierten Zehfrakturen. Durch die richtige Anlage und Nachsorge kann die Heilung gefördert und Komplikationen vermieden werden. Medizinisches Personal sollte geschult sein, um diese Technik korrekt anzuwenden und Patienten umfassend zu betreuen.
Quellen
- Hoppenfeld, S., & Murthy, V. L. (2000). Treatment and Rehabilitation of Fractures. Lippincott Williams & Wilkins.Rockwood, C. A., Green, D. P., Bucholz, R. W., & Heckman, J. D. (2010).
- Rockwood and Green’s Fractures in Adults. Lippincott Williams & Wilkins.
- Hatch, R. L., & Hacking, S. (2003). Evaluation and Management of Toe Fractures. American Family Physician, 68(12), 2413-2418.
- Klammer, G., et al. (2011). Outcome of Toe Fractures in Adults. Foot & Ankle International, 32(2), 142-147. doi:10.3113/FAI.2011.0142
- MedlinePlus. (2023). Toe Injuries and Disorders. National Library of Medicine. Abgerufen 10. Juli 2024, von Medlineplus.gov website: https://medlineplus.gov
- American Academy of Orthopaedic Surgeons (AAOS). (2023). Fractures of the Toe and Forefoot. Abgerufen 10. Juli 2024, von Aaos.org website: https://orthoinfo.aaos.org
