MRSA
Methicillin-resistenter Staphylococcus aureus (MRSA) ist eine bakterielle Infektion, die durch das Bakterium Staphylococcus aureus verursacht wird, das gegen viele gängige Antibiotika, einschließlich Methicillin, resistent ist. MRSA-Infektionen können schwer zu behandeln sein und stellen eine erhebliche Herausforderung für das Gesundheitswesen dar.
Definition
MRSA (Methicillin-resistenter Staphylococcus aureus) ist eine Bakterienart, die gegen viele gängige Antibiotika, einschließlich Methicillin, resistent ist. Diese multiresistenten Erreger verursachen schwer behandelbare Infektionen, insbesondere in Krankenhäusern und Pflegeeinrichtungen, wo Patienten mit geschwächtem Immunsystem anfällig sind. MRSA stellt eine ernsthafte Herausforderung für die moderne Medizin dar.
Eigenschaften und Verbreitung von MRSA
Erreger
- Staphylococcus aureus
➜ Grampositives Bakterium, das natürlicherweise auf der Haut und den Schleimhäuten des Menschen vorkommt. Es kann sowohl harmlose Kolonisationen als auch schwerwiegende Infektionen verursachen.- Form
➜ Kokken (runde Bakterien), die in Haufen oder Trauben angeordnet sind. - Gramfärbung
➜ Grampositiv (violette Färbung durch Gramfärbung).
- Form
- Methicillin-Resistenz
➜ MRSA ist resistent gegen Beta-Laktam-Antibiotika wie Methicillin, Oxacillin, Penicillin und Amoxicillin.
Epidemiologie
- Hospital-acquired MRSA (HA-MRSA)
➜ Erreger, der in Krankenhäusern und anderen Gesundheitseinrichtungen erworben wird. Besonders gefährdet sind Patienten mit offenen Wunden, Kathetern, geschwächtem Immunsystem und langen Krankenhausaufenthalten. - Community-acquired MRSA (CA-MRSA)
➜ Erreger, der außerhalb von Gesundheitseinrichtungen erworben wird. Betroffen sind oft gesunde Personen, die engen Hautkontakt haben, wie Sportler, Soldaten und Gefängnisinsassen.
Übertragungswege
- Direkter Kontak
➜ Übertragung durch direkten Haut-zu-Haut-Kontakt mit einer infizierten Person oder einem Träger des Bakteriums. - Indirekter Kontakt
➜ Übertragung durch Kontakt mit kontaminierten Gegenständen wie Handtüchern, Kleidung, medizinischen Geräten oder Oberflächen. - Tröpfcheninfektion
➜ Übertragung durch Tröpfchen, die beim Husten oder Niesen entstehen und von infizierten Personen ausgehen.
Indikationen für MRSA-Testungen
Neuaufnahme in Krankenhäuser und Gesundheitseinrichtungen
- Hochrisikopatienten
➜ Patienten, die in den letzten sechs Monaten in einer Gesundheitseinrichtung behandelt wurden, insbesondere in Ländern mit hoher MRSA-Prävalenz. - Langzeitpatienten
➜ Patienten, die in Pflegeheimen oder Langzeitpflegeeinrichtungen leben oder kürzlich gelebt haben. - Vorherige MRSA-Infektion
➜ Patienten mit einer Vorgeschichte von MRSA-Infektionen oder -Besiedelung.
Patienten auf Intensivstationen
- Aufnahme auf die Intensivstation
➜ Patienten, die in die Intensivstation aufgenommen werden, insbesondere solche mit schweren Krankheiten, offenen Wunden oder invasiven Geräten wie Kathetern. - Langzeit-Intensivpatienten
➜ Patienten, die länger als eine Woche auf der Intensivstation bleiben.
Chirurgische Patienten
- Vor elektiven Operationen
➜ Patienten, die sich einer geplanten Operation unterziehen, insbesondere bei orthopädischen Eingriffen, Herzoperationen oder Implantationen von Fremdkörpern. - Postoperative Wundinfektionen
➜ Patienten mit Anzeichen einer postoperativen Wundinfektion.
Patienten mit chronischen Hautläsionen
- Dekubitus und chronische Wunden
➜ Patienten mit Druckgeschwüren, diabetischen Fußulzera oder anderen chronischen Wunden. - Dermatitis und Ekzeme
➜ Patienten mit schweren Formen von Dermatitis oder Ekzemen.
Patienten mit invasiven Geräten
- Katheter und Drainagen
➜ Patienten mit zentralen Venenkathetern, Urinkathetern oder anderen invasiven Drainagen. - Dialysepatienten
➜ Patienten, die sich einer Hämodialyse oder Peritonealdialyse unterziehen.
Patienten mit bestimmten klinischen Symptomen
- Verdacht auf bakterielle Infektion
➜ Patienten mit Symptomen wie Fieber, Eiterbildung, Rötung, Schwellung und Schmerz an der Infektionsstelle. - Sepsis oder Bakteriämie
➜ Patienten mit klinischen Zeichen einer Sepsis oder bestätigter Bakteriämie.
Kontaktpersonen und Ausbruchsituationen
- Kontaktpersonen von MRSA-positiven Patienten
➜ Personen, die engen Kontakt zu MRSA-infizierten oder -besiedelten Patienten hatten, einschließlich Familienangehörige und Pflegepersonal. - Ausbrüche in Gesundheitseinrichtungen
➜ Testung aller Patienten und Mitarbeiter in Bereichen, in denen ein MRSA-Ausbruch festgestellt wurde.
Symptome und Krankheitsbilder
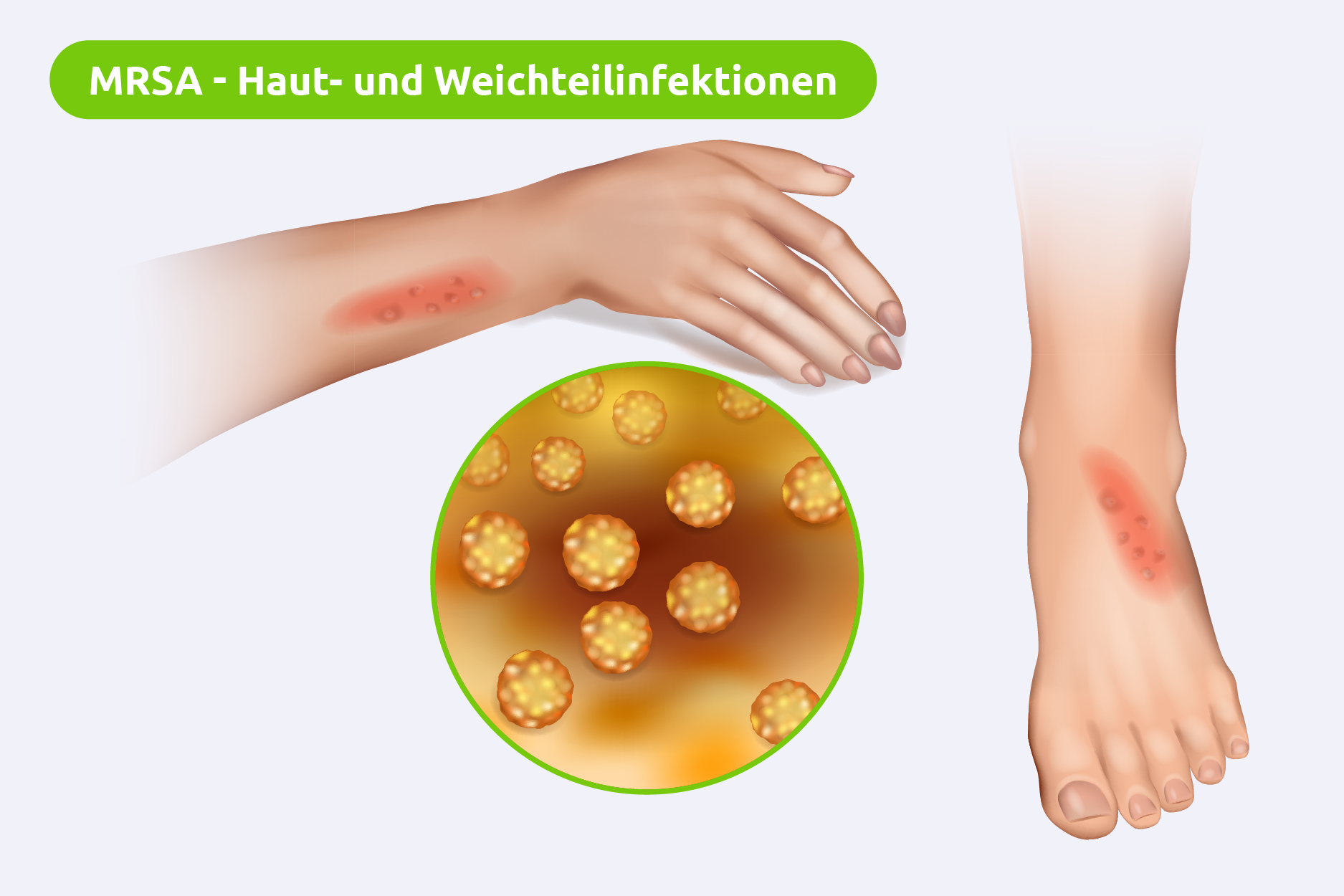
Haut- und Weichteilinfektionen
- Furunkel und Karbunkel
➜ Eitergefüllte Abszesse in Haarfollikeln. - Impetigo
➜ Oberflächliche Hautinfektion mit Blasenbildung. - Cellulitis
➜ Tiefe Hautinfektion mit Rötung, Schwellung und Schmerz.
Invasive Infektionen
- Bakteriämie/Sepsis
➜ Blutbahninfektion, die zu systemischen Entzündungsreaktionen und Organversagen führen kann. - Pneumonie
➜ Lungenentzündung, insbesondere bei beatmeten Patienten. - Endokarditis
➜ Entzündung der Herzinnenhaut, häufig bei Patienten mit Herzklappenersatz. - Osteomyelitis
➜ Knocheninfektion, die durch Hämatogenese oder direkte Inokulation entsteht.
Diagnostik
Abstrichproben
- Nasenabstrich
➜ Häufigster Ort der MRSA-Besiedlung. - Rachenabstrich
➜ Ergänzend zum Nasenabstrich, insbesondere bei vermuteter oraler Besiedlung. - Wundabstrich
➜ Probenentnahme aus infizierten Wunden oder chronischen Ulzera. - Perianaler Abstrich
➜ In einigen Fällen, insbesondere bei immunsupprimierten Patienten.
Klinische Untersuchung
- Beurteilung der typischen Symptome und Anzeichen einer MRSA-Infektion.
Mikrobiologische Tests
- Kultur
➜ Anzucht des Erregers aus Proben wie Abstrichen von Wunden, Blut, Urin oder Sputum. - Antibiogramm
➜ Bestimmung der Antibiotikaempfindlichkeit des Erregers.
Molekulare Tests
- PCR (Polymerase-Kettenreaktion)
➜ Nachweis von MRSA-spezifischen Genen wie mecA, das für die Methicillin-Resistenz verantwortlich ist.
Interpretation und Management der Testergebnisse
Positive Testergebnisse
- Isolation
➜ Patienten mit positivem MRSA-Nachweis sollten in Einzelzimmern oder Kohortenisolierung untergebracht werden. - Dekolonisierung
➜ Durchführung von Dekolonisierungsmaßnahmen, einschließlich antiseptischer Nasensalben und Ganzkörperwaschungen mit antiseptischen Lösungen. - Antibiotikatherapie
➜ Anpassung der antibiotischen Therapie basierend auf den Ergebnissen des Antibiogramms.
Negative Testergebnisse
- Risikobasierte Überwachung
➜ Fortlaufende Überwachung und regelmäßige Nachtestung von Hochrisikopatienten. - Präventionsmaßnahmen
➜ Fortführung allgemeiner Hygienemaßnahmen und Infektionskontrollprotokolle.
Therapie
Antibiotika-Therapie
- Vancomycin
➜ Häufig verwendetes Antibiotikum zur Behandlung von MRSA-Infektionen. - Linezolid
➜ Alternative bei Vancomycin-Resistenz oder Unverträglichkeit. - Daptomycin
➜ Einsatz bei komplizierten Haut- und Weichteilinfektionen sowie Bakteriämie. - Clindamycin, Trimethoprim-Sulfamethoxazol (TMP-SMX)
➜ Optionen für ambulante Behandlungen und weniger schwere Infektionen.
Chirurgische Maßnahmen
- Inzision und Drainage
➜ Bei Abszessen und schweren Hautinfektionen, um den Eiter zu entfernen und die Heilung zu fördern.
Supportive Therapie
- Flüssigkeits- und Elektrolytausgleich
➜ Besonders bei systemischen Infektionen wie Sepsis. - Schmerzmanagement
➜ Kontrolle von Schmerzen und Fieber.
Prävention und Kontrolle
Hygienemaßnahmen
- Händehygiene
➜ Regelmäßiges und gründliches Händewaschen mit Wasser und Seife oder alkoholbasierten Handdesinfektionsmitteln. - Schutzkleidung
➜ Verwendung von Handschuhen, Kitteln und Masken bei Kontakt mit MRSA-infizierten Patienten. - Desinfektion
➜ Regelmäßige Reinigung und Desinfektion von Oberflächen, medizinischen Geräten und Patientenumgebungen.
Isolationsmaßnahmen
- Kohortenisolierung
➜ Unterbringung von MRSA-positiven Patienten in Einzelzimmern oder in Kohorten mit anderen MRSA-positiven Patienten. - Kontaktisolation
➜ Beschränkung des direkten Kontakts zu infizierten Patienten und Anwendung von Schutzmaßnahmen.
Überwachung und Screening
- Screening-Programme
➜ Regelmäßige Untersuchungen von Patienten und Personal auf MRSA-Trägerschaft, insbesondere in Hochrisikobereichen wie Intensivstationen. - Meldepflicht
➜ Dokumentation und Meldung von MRSA-Infektionen an Gesundheitsbehörden zur Überwachung und Kontrolle der Verbreitung.
Schulungen und Sensibilisierung
- Fortbildung
➜ Regelmäßige Schulungen für medizinisches Personal zur Erkennung, Behandlung und Prävention von MRSA. - Patientenaufklärung
➜ Information der Patienten und ihrer Angehörigen über MRSA und die Notwendigkeit von Hygienemaßnahmen.
Zusammenfassung
MRSA stellt eine bedeutende Herausforderung für das Gesundheitswesen dar, da es gegen viele gängige Antibiotika resistent ist und schwer zu behandeln sein kann. Ein umfassendes Verständnis der Eigenschaften, Übertragungswege, Symptome, Diagnosemethoden und Behandlungsstrategien ist entscheidend für die effektive Bekämpfung von MRSA-Infektionen. Präventions- und Kontrollmaßnahmen, einschließlich strenger Hygienemaßnahmen und Isolationsprotokolle, sind unerlässlich, um die Verbreitung von MRSA in Gesundheitseinrichtungen zu verhindern.
Quellen
- Brooks, G. F., Carroll, K. C., Butel, J. S., & Morse, S. A. (2016). Jawetz, Melnick & Adelberg’s Medical Microbiology. McGraw-Hill Education.
- Funke, G., Von Graevenitz, A., Clarridge III, J. E., & Bernard, K. A. (2017). Mikrobiologische Diagnostik. Springer Verlag.
- Faller, A., & Schünke, M. (2016). Der Körper des Menschen: Einführung in Bau und Funktion (A. Faller & M. Schünke, Hrsg.; 17. Aufl.). Thieme.
- Urban & Fischer Verlag (Hrsg.). (2006). Roche Lexikon Medizin Sonderausgabe (5. Aufl.). Urban & Fischer in Elsevier.
- Klevens, R. M., Morrison, M. A., Nadle, J., Petit, S., Gershman, K., Ray, S., … & Fridkin, S. K. (2007). Invasive methicillin-resistant Staphylococcus aureus infections in the United States. JAMA, 298(15), 1763-1771. doi:10.1001/jama.298.15.1763
- Deleo, F. R., Otto, M., Kreiswirth, B. N., & Chambers, H. F. (2010). Community-associated meticillin-resistant Staphylococcus aureus. Lancet, 375(9725), 1557-1568. doi:10.1016/S0140-6736(09)61999-1
- Robert Koch-Institut (RKI). (2023). Methicillin-resistenter Staphylococcus aureus (MRSA). Abgerufen 13. Juli 2024, von Rki.de website: https://www.rki.de
- Deutsche Gesellschaft für Krankenhaushygiene (DGKH). (2023). Leitlinien zur Prävention und Kontrolle von MRSA. Abgerufen 13. Juli 2024, von Deutsche Gesellschaft für Allgemeine und Krankenhaus-Hygiene e.V website: https://www.krankenhaushygiene.de
