Krebs
Krebs, auch als maligne Neoplasie oder Malignom bekannt, ist eine Erkrankung, bei der körpereigene Zellen unkontrolliert wachsen und sich vermehren. Diese Zellen können dann in das umgebende Gewebe eindringen und sich über Blut- oder Lymphwege in andere Körperteile ausbreiten (Metastasierung). Krebs ist eine der Haupttodesursachen weltweit, und die Prävalenz nimmt durch den demographischen Wandel und steigende Lebenserwartung zu. Es handelt sich um eine genetisch bedingte Erkrankung, bei der normale Kontrollmechanismen der Zellteilung, -differenzierung und -apoptose versagen.
Definition
Krebs bezeichnet eine Gruppe von mehr als 100 verschiedenen Erkrankungen, die alle durch die unkontrollierte Teilung von Zellen charakterisiert sind. Diese entarteten Zellen können solide Tumore bilden oder in hämatologischen malignen Erkrankungen wie Leukämie auftreten. Bösartige Tumore unterscheiden sich von gutartigen durch die Fähigkeit zur Invasion und Metastasierung, was sie besonders gefährlich macht.
Epidemiologie
Krebs ist weltweit die zweithäufigste Todesursache. Laut der Weltgesundheitsorganisation (WHO) starben 2020 etwa 10 Millionen Menschen an Krebs. Die häufigsten Krebsarten sind Lungen-, Brust-, Darm-, Magen- und Leberkrebs. In vielen Ländern mit hohem Einkommen sind Krebsarten wie Brust- und Prostatakrebs besonders verbreitet, während in Ländern mit niedrigerem Einkommen oft Krebserkrankungen wie Leberkrebs und Magenkrebs dominieren. Umweltfaktoren, genetische Prädispositionen und der Zugang zu Früherkennung und Behandlung beeinflussen die geografische Verteilung von Krebserkrankungen.
Ätiologie
Die Ätiologie von Krebs ist komplex und multifaktoriell. Zu den Hauptursachen zählen genetische Mutationen, die durch exogene und endogene Faktoren beeinflusst werden:
- Genetische Mutationen
➜ Krebserkrankungen entstehen oft durch eine Ansammlung von Mutationen in Genen, die für Zellwachstum, Zellzyklusregulation und DNA-Reparatur zuständig sind. Dazu gehören Tumorsuppressorgene (z. B. TP53, RB1) und Onkogene (z. B. RAS, MYC). Somatische Mutationen treten im Laufe des Lebens durch Umweltfaktoren oder zufällige Fehler bei der Zellteilung auf, während Keimbahnmutationen vererbt werden können (z. B. BRCA1/2). - Chemische Karzinogene
➜ Zu den bekanntesten gehören Substanzen wie Tabakrauch, Asbest, Benzol und bestimmte Pestizide, die zu DNA-Schäden und Mutationen führen. - Physikalische Karzinogene
➜ Dazu zählen ionisierende Strahlung (z. B. Röntgenstrahlen, Radon) und ultraviolette (UV-)Strahlung, die beide DNA-Schäden verursachen. - Biologische Karzinogene
➜ Einige Viren wie das humane Papillomavirus (HPV), das Hepatitis-B-Virus (HBV) und das Epstein-Barr-Virus (EBV) sind bekannt dafür, Krebs durch die Integration von viraler DNA in das Wirtsgenom zu fördern. Bakterien wie Helicobacter pylori können ebenfalls karzinogen wirken, indem sie chronische Entzündungen auslösen. - Hormonelle Einflüsse
➜ Östrogen und Testosteron sind dafür bekannt, das Risiko für hormonabhängige Krebserkrankungen wie Brust- und Prostatakrebs zu erhöhen.
Vorkommen
Krebs kann in praktisch jedem Gewebe oder Organ des Körpers entstehen und breitet sich durch Invasion oder Metastasierung aus. Die Lokalisation des Primärtumors und eventuelle Metastasen bestimmen maßgeblich die Symptome und den klinischen Verlauf der Erkrankung. Solide Tumore betreffen oft Organe wie Lunge, Brust, Darm oder Prostata, während hämatologische Malignitäten wie Leukämien das Blut und Knochenmark betreffen. Eine frühzeitige Diagnose und präzise Lokalisation sind entscheidend für die Wahl der Therapie und die Prognose des Patienten.
Krebsauslöser und Risikofaktoren
Krebs entsteht durch eine komplexe Interaktion zwischen genetischen Faktoren und äußeren Einflüssen, die zu DNA-Schäden führen. Diese Schäden können zur Entstehung von Tumoren führen, indem sie das Gleichgewicht zwischen Zellteilung, Zellwachstum und Zelltod stören. Es gibt zahlreiche Krebsauslöser und Risikofaktoren, die als karzinogen gelten. Diese lassen sich in zwei Hauptgruppen unterteilen: modifizierbare und nicht modifizierbare Risikofaktoren.
Modifizierbare Risikofaktoren
Modifizierbare Risikofaktoren sind Faktoren, die durch Verhaltensänderungen oder medizinische Maßnahmen beeinflusst werden können. Sie spielen eine wichtige Rolle in der Prävention von Krebs.
- Rauchen und Tabakkonsum
- Alkoholkonsum
- Ungesunde Ernährung und Übergewicht
- Bewegungsmangel
- Infektionen
- Exposition gegenüber Umwelt- und Berufskarzinogenen
- Strahlung (radioaktive Strahlung, UV-Strahlung, Röntgenstrahlung)
- Hormonelle Faktoren
Nicht modifizierbare Risikofaktoren
Nicht modifizierbare Risikofaktoren sind genetische oder altersbedingte Einflüsse, die nicht direkt durch Verhaltensänderungen beeinflusst werden können.
- Alter
- Geschlecht
- Genetische Prädisposition und familiäre Vorbelastung
- Immunsuppression
- Synergistische Effekte
Krebsentstehung (Karzinogenese)
Die Krebsentstehung, auch Karzinogenese genannt, ist ein komplexer, mehrstufiger Prozess, bei dem normale Zellen in bösartige (maligne) Zellen übergehen. Diese Zellen teilen sich unkontrolliert, umgehen normale Zellzyklus-Kontrollen und erwerben die Fähigkeit zur Invasion und Metastasierung. Die Krebsentstehung kann durch genetische Veränderungen, Umwelteinflüsse und durch endogene Prozesse wie chronische Entzündungen oder hormonelle Dysregulationen ausgelöst werden.
Die Karzinogenese verläuft in mehreren Phasen, die durch genetische und epigenetische Veränderungen bestimmt werden. Diese Veränderungen betreffen vor allem Gene, die für das Zellwachstum, die Apoptose und die DNA-Reparatur verantwortlich sind.
Phasen der Krebsentstehung
1. Initiation
Die Initiation ist der erste Schritt der Krebsentstehung und wird durch irreversible genetische Veränderungen in einer normalen Zelle gekennzeichnet. Diese Veränderungen werden häufig durch Exposition gegenüber Karzinogenen (z. B. Chemikalien, Strahlung oder Viren) ausgelöst und betreffen Gene, die für die Regulation des Zellzyklus, des Zellwachstums und der Apoptose verantwortlich sind. Diese genetischen Veränderungen können spontan (durch DNA-Replikationsfehler) oder durch exogene Einflüsse entstehen.
Die wichtigsten Gene, die während der Initiationsphase betroffen sind, sind:
- Proto-Onkogene
➜ Diese Gene fördern normalerweise das Zellwachstum. Wenn sie mutieren, werden sie zu Onkogenen und führen zu unkontrolliertem Zellwachstum. Beispiele sind RAS, MYC und HER2. - Tumorsuppressorgene
➜ Diese Gene regulieren das Zellwachstum und verhindern unkontrollierte Zellteilung. Mutationen in Tumorsuppressorgenen führen dazu, dass die Zelle ihre normale Kontrollfunktion verliert. Ein bekanntes Tumorsuppressorgen ist TP53, das häufig in vielen Krebsarten mutiert ist. - DNA-Reparaturgene
➜ Diese Gene sind für die Reparatur von DNA-Schäden verantwortlich. Mutationen in diesen Genen führen zu einer Anhäufung von DNA-Schäden und erhöhen das Risiko für die Entwicklung von Krebs. Beispiele sind BRCA1 und BRCA2, die mit Brust- und Eierstockkrebs assoziiert sind.
2. Promotion
Die Promotion ist eine reversible Phase, in der die Zelle, die bereits mutiert ist, durch verschiedene Wachstumsfaktoren zur Proliferation angeregt wird. Während dieser Phase sind die genetischen Veränderungen nicht ausreichend, um Krebs zu verursachen, aber die Zellen werden durch die Einwirkung von Promotoren (z. B. Hormone, chronische Entzündungen) zur Teilung angeregt.
- Chronische Entzündung
➜ Chronische Entzündungsprozesse können das Risiko für Krebs erhöhen, da sie das Gewebe langfristig schädigen und eine Umgebung schaffen, die das Zellwachstum fördert. Zum Beispiel ist chronische Hepatitis (durch Hepatitis-B- oder Hepatitis-C-Infektionen) ein bedeutender Risikofaktor für Leberkrebs. - Hormone
➜ Bestimmte hormonabhängige Krebsarten, wie Brust- oder Prostatakrebs, werden durch Östrogen bzw. Testosteron gefördert. Diese Hormone wirken als Promotoren, indem sie die Proliferation von Zellen stimulieren, die bereits genetisch verändert sind.
3. Progression
Die Progression ist die letzte Phase der Krebsentstehung und ist durch die Anhäufung zusätzlicher genetischer und epigenetischer Veränderungen gekennzeichnet. Diese Veränderungen ermöglichen es den Zellen, die normalen Kontrollmechanismen zu umgehen, und führen zu:
- Unkontrollierter Zellteilung
➜ Die Krebszellen teilen sich unabhängig von Wachstumsfaktoren und Signalen, die normale Zellen steuern. - Invasion und Metastasierung
➜ Die Zellen erlangen die Fähigkeit, in das umliegende Gewebe einzudringen und sich über Blut- oder Lymphwege in andere Körperregionen auszubreiten (Metastasierung). Dies geschieht durch Veränderungen in Zelladhäsionsmolekülen und der Interaktion mit der extrazellulären Matrix. - Angiogenese
➜ Tumore brauchen eine eigene Blutversorgung, um zu wachsen. Durch die Ausschüttung von angiogenen Faktoren wie dem vaskulären endothelialen Wachstumsfaktor (VEGF) fördern Tumorzellen das Wachstum neuer Blutgefäße, die den Tumor mit Sauerstoff und Nährstoffen versorgen.
4. Genetische Instabilität
Eines der zentralen Merkmale der Karzinogenese ist die genetische Instabilität, die während des gesamten Prozesses der Krebsentstehung eine Rolle spielt. Genetische Instabilität bezieht sich auf eine erhöhte Rate von Mutationen und chromosomalen Veränderungen, die zu einer schnelleren Evolution von Krebszellen führt. Diese Instabilität ist das Ergebnis von Defekten in den Mechanismen, die normalerweise die Integrität des Genoms überwachen, wie zum Beispiel:
- Chromosomale Aberrationen
➜ Krebszellen weisen häufig numerische und strukturelle Veränderungen in Chromosomen auf, wie Anomalien in der Chromosomenanzahl (Aneuploidie) oder chromosomale Translokationen (z. B. die Philadelphia-Chromosom-Translokation bei chronischer myeloischer Leukämie). - Fehlende DNA-Reparaturmechanismen
➜ Mutationen in DNA-Reparaturgenen (z. B. BRCA1, MLH1) führen dazu, dass DNA-Schäden nicht mehr effektiv repariert werden, was zu einer Anhäufung von Mutationen führt.
5. Epigenetische Veränderungen
Neben genetischen Mutationen spielen epigenetische Veränderungen, die die Genexpression beeinflussen, ohne die DNA-Sequenz zu verändern, eine entscheidende Rolle bei der Krebsentstehung. Zu den epigenetischen Mechanismen gehören:
- DNA-Methylierung
➜ Eine abnormale Methylierung von DNA, insbesondere in Promotorregionen von Tumorsuppressorgenen, kann deren Expression stumm schalten und somit das Krebsrisiko erhöhen. - Histon-Modifikationen
➜ Veränderungen in der Verpackung von DNA um Histone können die Genexpression verändern und die Zellproliferation fördern.
Malignitätskriterien
Kriterien zur Beurteilung eines Tumors als bösartig (maligne), was bedeutet, dass es sich um Krebs handelt:
Infiltration und Zerstörung des umliegenden Gewebes
Ein bösartiger Tumor neigt dazu, in benachbarte Gewebe einzudringen und diese zu zerstören. Dies geschieht oft aggressiv, wobei der Tumor die natürlichen Grenzen des Gewebes, wie beispielsweise die Basalmembran, durchbricht. Die Basalmembran dient normalerweise als Schutzbarriere zwischen verschiedenen Gewebeschichten. Wenn ein Tumor diese Barriere durchdringt, spricht man von invasivem Wachstum. In manchen Fällen können Tumorzellen auch Blutgefäße oder Lymphgefäße befallen, was die weitere Ausbreitung des Krebses im Körper erleichtert.
Anaplasie des Tumorgewebes
Anaplasie bezieht sich auf das Maß der Differenzierung der Tumorzellen im Vergleich zu normalen, gesunden Zellen. Bei malignen Tumoren ist das Tumorgewebe in der Regel schlecht differenziert, was bedeutet, dass die Zellen ihre typische Struktur und Funktion verloren haben. Sie sehen oft chaotisch und unorganisiert aus, und es ist schwer, sie mit dem Ursprungsgewebe in Verbindung zu bringen. Je höher der Grad der Anaplasie, desto aggressiver verhält sich der Tumor in der Regel.
Anaplasie der Tumorzellen und Zellkerne sowie übermäßige Zellteilungen
Die Tumorzellen selbst weisen eine charakteristische Anaplasie auf, was bedeutet, dass sie nicht nur in ihrem Gewebeaufbau, sondern auch auf zellulärer Ebene abnorm sind. Die Zellkerne sind oft vergrößert, unregelmäßig geformt und zeigen eine erhöhte Teilungsaktivität. Ungewöhnlich viele Mitosefiguren (Anzeichen der Zellteilung) sind erkennbar, was darauf hinweist, dass sich die Tumorzellen schnell und unkontrolliert vermehren. Diese erhöhte Proliferation führt zur schnellen Ausbreitung des Tumors.
Metastasierung
Ein weiteres entscheidendes Merkmal eines malignen Tumors ist die Fähigkeit zur Metastasierung. Das bedeutet, dass sich Tumorzellen vom ursprünglichen Tumor lösen, in den Blutkreislauf oder die Lymphbahnen eindringen und sich an anderen Stellen im Körper ansiedeln können. Diese Tumorzellen bilden dann sekundäre Tumore, sogenannte Metastasen, in entfernten Organen, wie zum Beispiel in der Leber, den Lungen oder im Gehirn. Metastasen sind oft schwer zu behandeln und tragen wesentlich zur Verschlechterung des Krankheitsbildes bei.
Häufige Krebsformen
Die Liste berücksichtigt Krebserkrankungen mit der höchsten globalen Inzidenz und Mortalität, wobei einige in bestimmten Regionen häufiger vorkommen.
- Lungenkrebs (nicht-kleinzellig und kleinzellig)
- Brustkrebs (Mammakarzinom)
- Darmkrebs (Kolorektalkarzinom)
- Prostatakrebs (Prostatakarzinom)
- Magenkrebs (Gastrisches Karzinom)
- Leberkrebs (Hepatozelluläres Karzinom)
- Speiseröhrenkrebs (Ösophaguskarzinom)
- Blasenkrebs (Urothelkarzinom)
- Nierenkrebs (Nierenzellkarzinom)
- Pankreaskrebs (Bauchspeicheldrüsenkrebs)
- Eierstockkrebs (Ovarialkarzinom)
- Gebärmutterhalskrebs (Zervixkarzinom)
- Endometriumkarzinom (Gebärmutterkörperkrebs)
- Leukämie (verschiedene Subtypen)
- Non-Hodgkin-Lymphom (NHL)
- Multiples MyelomHautkrebs (nicht-melanotisch) (z.B. Basalzellkarzinom, Plattenepithelkarzinom)
- Melanom der Haut (Hautkrebs)
- Schilddrüsenkrebs (Schilddrüsenkarzinom)
- Mundhöhlenkrebs (Mundhöhlenkarzinom)
- Kehlkopfkrebs (Larynxkarzinom)
- Gallenblasenkrebs (Gallenblasenkarzinom)
- Hirntumore (z.B. Glioblastom)
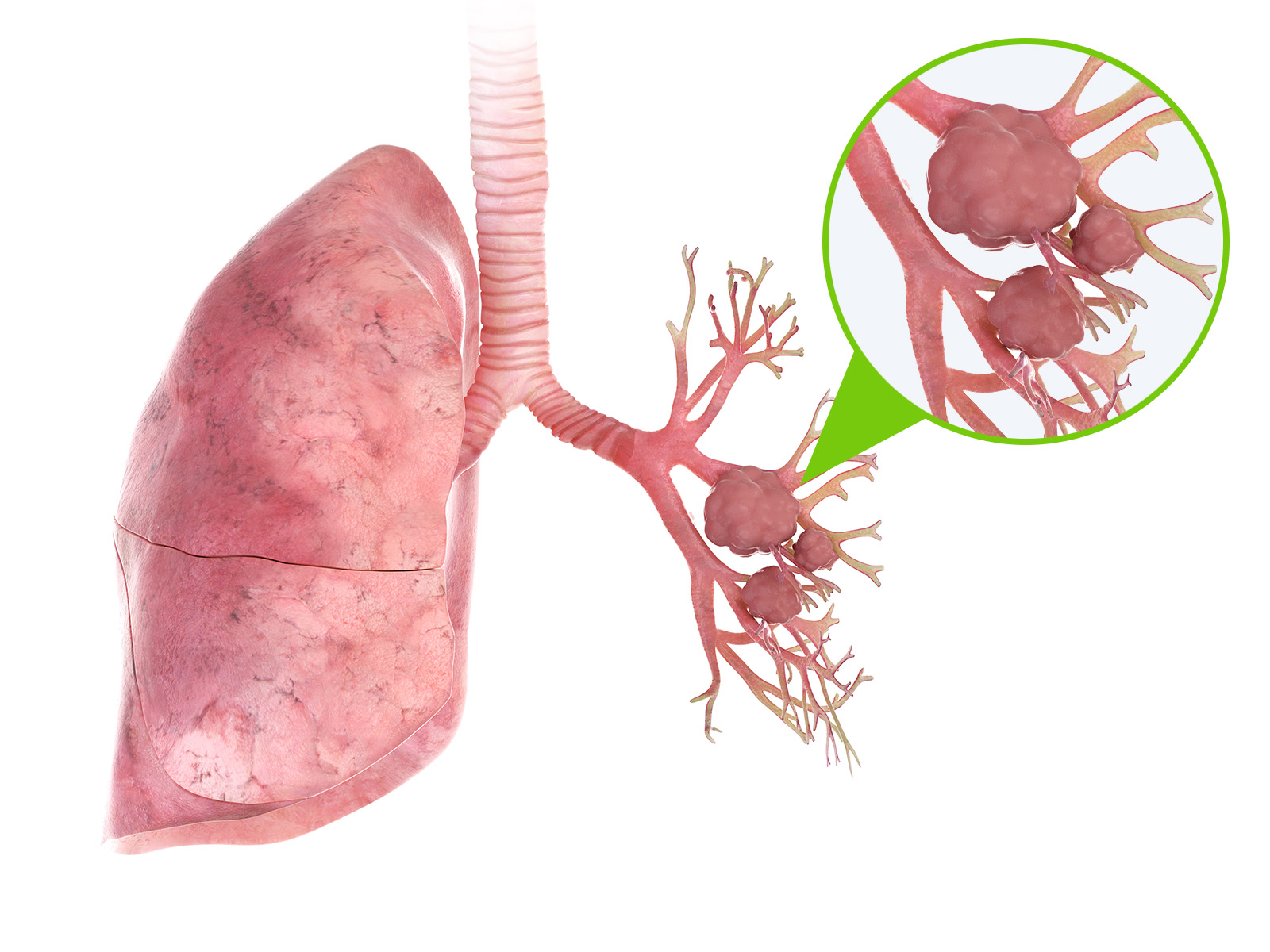
Organe, die oft von Metastasen befallen werden
Einige Organe sind besonders häufig von Metastasen betroffen, da sie eine reichhaltige Blutversorgung haben oder bestimmte biologische Eigenschaften aufweisen, die das Ansiedeln von Tumorzellen begünstigen. Zu den Organen, die am häufigsten von Metastasen betroffen sind, gehören:
- Lunge
➜ Die Lunge ist eines der am häufigsten betroffenen Organe für Metastasen, da sie eine große Menge Blut filtert. Fast jeder Tumor kann Lungenmetastasen entwickeln, insbesondere Brust-, Nieren-, Darm- und Melanom-Krebs. - Leber
➜ Die Leber ist aufgrund ihrer Funktion als Blutfilter ein bevorzugter Ort für Metastasen, insbesondere bei Krebsarten des Verdauungssystems wie Darmkrebs, Magenkrebs und Bauchspeicheldrüsenkrebs. - Knochen
➜ Knochenmetastasen sind häufig bei Prostata-, Brust- und Lungenkrebs. Sie treten oft in Wirbelsäule, Becken, Rippen und Schädel auf und können Schmerzen und Knochenbrüche verursachen. - Gehirn
➜ Das Gehirn ist ein häufiger Ort für Metastasen bei Lungenkrebs, Brustkrebs und Melanom. Hirnmetastasen können zu neurologischen Symptomen wie Kopfschmerzen, Krampfanfällen und kognitiven Störungen führen. - Nebennieren
➜ Die Nebennieren, kleine Drüsen oberhalb der Nieren, sind ein häufiger Ort für Metastasen, insbesondere bei Lungenkrebs, Nierenkrebs und Melanom. Oft werden Nebennierenmetastasen zufällig bei bildgebenden Verfahren entdeckt. - Peritoneum (Bauchfell)
➜ Metastasen im Bauchfell treten häufig bei Tumoren des Magen-Darm-Trakts, einschließlich Eierstock-, Magen- und Darmkrebs auf. Dies wird auch als Peritonealkarzinose bezeichnet und ist oft schwer zu behandeln.
Symptome und Klinik
Die klinischen Manifestationen von Krebs sind vielfältig und hängen von der Art des Tumors, seinem Stadium und seinem Ursprung ab. Allgemeine Symptome umfassen:
- Ungeklärter Gewichtsverlust
➜ Viele Krebserkrankungen führen zu einem schnellen und unbeabsichtigten Gewichtsverlust. - Müdigkeit
➜ Anhaltende Erschöpfung, die nicht durch Ruhe beseitigt wird, ist ein häufiges Symptom. - Fieber
➜ Besonders bei Leukämien und Lymphomen kann Fieber ein erstes Anzeichen sein. - Schmerzen
➜ Schmerzen können ein Symptom fortgeschrittener Tumore sein, die auf Nerven oder andere Strukturen drücken. - Blutungen und Blutungen
➜ Blut im Stuhl, Urin oder an anderen Körperstellen kann auf einen Tumor hinweisen.
Spezifische Symptome hängen von der betroffenen Region ab. So kann Lungenkrebs mit chronischem Husten und Atemnot einhergehen, während Darmkrebs durch veränderte Stuhlgewohnheiten und Blut im Stuhl gekennzeichnet ist.
Diagnostik
Die Diagnosestellung bei Krebs umfasst verschieden Diagnosemethoden und erfolgt in mehreren Schritten:
- Anamnese und klinische Untersuchung
- Die Erhebung der Krankengeschichte und eine gründliche körperliche Untersuchung sind erste Schritte.
- Bildgebende Verfahren
➜ Röntgen, Computertomographie (CT), Magnetresonanztomographie (MRT) und Positronen-Emissions-Tomographie (PET) helfen bei der Lokalisierung und Beurteilung der Ausdehnung eines Tumors. - Laboruntersuchungen
➜ Bluttests, einschließlich Tumormarker (z. B. PSA, CA-125, CEA), können Hinweise auf spezifische Krebserkrankungen geben. - Gewebebiopsie
➜ Die histopathologische Untersuchung einer Gewebeprobe ist der Goldstandard zur Diagnosesicherung. - Genetische Tests
➜ Bei bestimmten Tumoren können genetische Analysen (z. B. Mutationen in BRCA1/2) zur Diagnose und Therapiewahl beitragen.
Therapie
Die Krebsbehandlung hängt von der Tumorart, dem Stadium und dem allgemeinen Gesundheitszustand des Patienten ab. Zu den Hauptsäulen der Therapie zählen:
- Chirurgie
➜ Bei vielen soliden Tumoren ist die operative Entfernung des Tumors die primäre Therapie. - Strahlentherapie
➜ Hochenergetische Strahlen werden verwendet, um Krebszellen abzutöten oder das Tumorwachstum zu verlangsamen. - Chemotherapie
➜ Zytostatika werden eingesetzt, um schnell wachsende Krebszellen zu zerstören. Diese Therapie wirkt systemisch, kann aber auch gesunde Zellen schädigen. - Immuntherapie
➜ Zielgerichtete Therapien, wie die Hemmung von Immun-Checkpoints (z. B. PD-1, CTLA-4), fördern die körpereigene Immunabwehr gegen den Tumor. - Hormontherapie
➜ Bei hormonabhängigen Tumoren (z. B. Brust- oder Prostatakrebs) kann die Blockierung von Hormonen das Tumorwachstum hemmen. - Palliative Therapie
➜ Bei fortgeschrittenem Krebs steht die Linderung von Symptomen im Vordergrund.
Komplikationen
Krebserkrankungen und ihre Therapien können eine Vielzahl von Komplikationen verursachen:
- Metastasierung
➜ Krebszellen können in andere Körperteile streuen und dort neue Tumore bilden. - Nebenwirkungen der Therapie
➜ Strahlentherapie und Chemotherapie können schwere Nebenwirkungen wie Übelkeit, Haarausfall und Immunsuppression verursachen. - Tumorkompression
➜ Tumore können Druck auf benachbarte Strukturen ausüben und Schmerzen oder Funktionsstörungen verursachen. - Infektionen
➜ Patienten mit Krebs haben aufgrund des Tumors selbst oder aufgrund immunsuppressiver Therapien ein höheres Risiko für Infektionen. Eine geschwächte Immunantwort, besonders bei Leukämien oder nach Chemotherapie, kann lebensbedrohliche Infektionen verursachen. - Paraneoplastische Syndrome
➜ Diese werden durch Tumore ausgelöst, die hormonähnliche Substanzen freisetzen, die systemische Effekte verursachen können. Beispiele sind Hyperkalzämie oder neurologische Symptome. - Kachexie
➜ Ein schwerer, oft unkontrollierbarer Gewichtsverlust und Muskelabbau ist eine häufige Komplikation bei fortgeschrittenen Krebserkrankungen und führt zu einer deutlichen Verschlechterung des Allgemeinzustands.
Prävention (Krebsvorbeugung)
Krebserkrankungen können durch verschiedene Maßnahmen präventiv verhindert werden:
- Raucherentwöhnung
➜ Der Verzicht auf Tabak ist eine der effektivsten Maßnahmen zur Verringerung des Krebsrisikos, insbesondere für Lungen-, Mund-, Kehlkopf- und Blasenkrebs. - Gesunde Ernährung und Bewegung
➜ Eine ausgewogene, ballaststoffreiche Ernährung, die reich an Obst und Gemüse ist, sowie regelmäßige körperliche Aktivität tragen zur Krebsprävention bei. - Alkoholkonsum reduzieren
➜ Ein moderater oder kein Alkoholkonsum senkt das Risiko für mehrere Krebsarten. - Sonnenschutz
➜ Der Schutz vor UV-Strahlen durch Sonnencreme und geeignete Kleidung verringert das Risiko von Hautkrebs. - Impfungen
➜ Impfungen gegen HPV und Hepatitis B können das Risiko für Gebärmutterhals- und Leberkrebs verringern. - Früherkennung und Vorsorgeuntersuchungen
➜ Regelmäßige Krebsvorsorgeuntersuchungen, wie Mammographie, Koloskopie oder PAP-Abstriche, können frühe Formen von Krebs erkennen und die Heilungschancen verbessern.
Früherkennung
Die Früherkennung von Krebs spielt eine entscheidende Rolle, um die Mortalität und Morbidität von Krebserkrankungen zu verringern. Sie zielt darauf ab, Krebs in einem frühen Stadium zu erkennen, in dem die Behandlung am effektivsten ist. Es gibt zwei Hauptansätze für die Früherkennung:
- Screening
➜ Das systematische Testen asymptomatischer Personen, um Präkanzerosen oder frühe Krebsstadien zu identifizieren. - Früherkennung durch Symptome
➜ Förderung des Bewusstseins für die frühen Anzeichen von Krebs, sodass Patienten bereits bei ersten Symptomen medizinische Hilfe suchen.
Wichtigkeit der Früherkennung
Krebs im Frühstadium ist oft behandelbarer und hat eine bessere Prognose. Beispielsweise beträgt die 5-Jahres-Überlebensrate für Brustkrebs, der im Stadium I diagnostiziert wird, etwa 99 %, während sie bei fortgeschrittenen Stadien signifikant sinkt. Durch Screening-Programme können Krebsvorstufen entdeckt und entfernt werden, bevor sie bösartig werden, wie es bei kolorektalen Polypen der Fall ist.
Screening-Programme
Die wichtigsten Krebsarten, für die Screening-Programme angeboten werden, sind:
- Brustkrebs
- Mammographie: Diese Röntgenuntersuchung der Brust kann Tumore entdecken, bevor sie tastbar sind. In vielen Ländern wird Frauen ab 50 Jahren alle zwei Jahre eine Mammographie empfohlen.
- Selbstuntersuchung der Brust: Diese Methode wird nicht als Screening-Methode angesehen, kann jedoch das Bewusstsein für Veränderungen erhöhen.
- Gebärmutterhalskrebs:
- Pap-Abstrich: Dieser Test sucht nach präkanzerösen Zellen im Gebärmutterhals, die behandelt werden können, bevor sie sich zu Krebs entwickeln. Frauen im Alter von 21 bis 65 Jahren sollten regelmäßig getestet werden.
- HPV-Test: Der Test auf das Humane Papillomavirus (HPV), ein Hauptauslöser für Gebärmutterhalskrebs, wird zunehmend als Ergänzung oder Alternative zum Pap-Abstrich empfohlen.
- Darmkrebs:
- Koloskopie: Ein optisches Verfahren, bei dem der Dickdarm auf Polypen oder andere Anomalien untersucht wird. Es wird ab dem 50. Lebensjahr alle 10 Jahre empfohlen.
- Stuhltests: Tests auf okkultes Blut oder DNA-basierte Tests können Hinweise auf Krebs oder Polypen geben und sind weniger invasiv als eine Koloskopie.
- Prostatakrebs:
- PSA-Test: Der Prostataspezifische Antigentest kann erhöhte Werte zeigen, die auf Prostatakrebs hinweisen. Da der Test jedoch keine eindeutige Unterscheidung zwischen aggressiven und indolenten Tumoren bietet, ist er umstritten. Eine individualisierte Beratung wird empfohlen.
- Lungenkrebs:
- Niedrigdosis-CT: Bei Personen mit hohem Risiko, wie starken Rauchern im Alter von 55 bis 74 Jahren, kann eine jährliche Niedrigdosis-Computertomographie zur Früherkennung von Lungenkrebs beitragen.
ICD-10 Klassifikation
In der ICD-10 (Internationale statistische Klassifikation der Krankheiten und verwandter Gesundheitsprobleme, 10. Revision) wird Krebs unter der Kategorie C00–C97 für bösartige Neubildungen (maligne Neoplasien) kodiert.
- C00–C14: Bösartige Neubildungen der Lippen, des Mundes und des Pharynx
- C15: Bösartige Neubildung der Speiseröhre
- C16: Bösartige Neubildung des Magens
- C18: Bösartige Neubildung des Kolons (Darmkrebs)
- C19–C21: Bösartige Neubildungen des Rektums und des Analkanals
- C22: Bösartige Neubildung der Leber und der intrahepatischen Gallengänge
- C25: Bösartige Neubildung des Pankreas (Bauchspeicheldrüsenkrebs)
- C33–C34: Bösartige Neubildung der Lunge und der Bronchien (Lungenkrebs)
- C50: Bösartige Neubildung der Brustdrüse (Brustkrebs)
- C61: Bösartige Neubildung der Prostata
- C64–C65: Bösartige Neubildungen der Nieren
- C67: Bösartige Neubildung der Harnblase
- C70–C72: Bösartige Neubildungen des Zentralnervensystems
- C81–C96: Bösartige Neubildungen des Lymphatischen, Blutherstellenden und verwandter Gewebe (z.B. Leukämien, Lymphome)
Pflege bei Krebs
Die Pflege von Krebspatienten ist anspruchsvoll und komplex. Pflegekräfte stehen vor Herausforderungen wie dem Management schwerer Nebenwirkungen, emotionaler Belastung, interdisziplinärer Zusammenarbeit und ethischen Dilemmata. Hinzu kommen die Pflege in der palliativen Phase und der Umgang mit begrenzten Ressourcen. Kontinuierliche Weiterbildung und Selbstfürsorge sind entscheidend, um eine qualitativ hochwertige Pflege zu gewährleisten.
Zusammenfassung
Krebs ist eine multifaktorielle Erkrankung, die durch genetische Mutationen, Umweltfaktoren und Lebensstil verursacht wird. Trotz der hohen Prävalenz gibt es eine Vielzahl von Präventionsmaßnahmen, die das Risiko einer Krebserkrankung deutlich reduzieren können. Die Behandlungsmöglichkeiten sind vielfältig und umfassen chirurgische Eingriffe, Strahlentherapie, Chemotherapie, Immuntherapie und Hormontherapie. Früherkennung und präventive Maßnahmen sind entscheidend, um die Sterblichkeit zu senken. Die Entwicklung neuer gezielter Therapien und personalisierter Medizin eröffnet zusätzliche Perspektiven für eine verbesserte Behandlung und Prognose von Krebserkrankungen.
Bei diesem Artikel handelt es sich um ein Gesundheitsthema. Er dient weder der Selbstdiagnose noch ersetzt er eine Diagnose durch einen Arzt. Bitte zusätzlich den Hinweis zu Gesundheitsthemen beachten!
Quellen
- Faller, A., & Schünke, M. (2016). Der Körper des Menschen: Einführung in Bau und Funktion (A. Faller & M. Schünke, Hrsg.; 17. Aufl.). Thieme.
- Menche, N. (Hrsg.). (2016). Biologie Anatomie Physiologie: Mit Zugang zu pflegeheute.de (8. Aufl.). Urban & Fischer in Elsevier.
- Andreae, S. (Hrsg.). (2008). Lexikon der Krankheiten und Untersuchungen (2. Aufl.). Thieme.
- World Health Organization (2021) ‘Cancer’. Verfügbar: https://www.who.int/news-room/fact-sheets/detail/cancer (Zugriff: 08. September 2024).
- Hanahan, D. and Weinberg, R.A. (2011) ‘Hallmarks of cancer: the next generation’, Cell, 144(5), pp. 646–674. doi:10.1016/j.cell.2011.02.013.
- Siegel, R.L., Miller, K.D. and Jemal, A. (2020) ‘Cancer statistics, 2020’, CA: A Cancer Journal for Clinicians, 70(1), pp. 7–30. doi:10.3322/caac.21590.
- Kushi, L.H., Doyle, C., McCullough, M. et al. (2012) ‘American Cancer Society Guidelines on Nutrition and Physical Activity for Cancer Prevention’, CA: A Cancer Journal for Clinicians, 62(1), pp. 30–67. doi:10.3322/caac.20140.
- Bray, F., Ferlay, J., Soerjomataram, I., et al. (2018) ‘Global cancer statistics 2018: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries’, CA: A Cancer Journal for Clinicians, 68(6), pp. 394–424. doi:10.3322/caac.21492.
- World Health Organization (2021) ‘Cancer prevention and control: early detection’. Verfügbar: https://www.who.int/cancer/prevention/diagnosis-screening/en/ (Zugriff: 08 September 2024).
- Smith, R.A., Andrews, K.S., Brooks, D., et al. (2019) ‘Cancer screening in the United States, 2019: A review of current American Cancer Society guidelines and current issues in cancer screening’, CA: A Cancer Journal for Clinicians, 69(3), pp. 184–210. doi:10.3322/caac.21557.
- Lauby-Secretan, B., Scoccianti, C., Loomis, D., et al. (2015) ‘Breast-cancer screening — viewpoint of the IARC Working Group’, New England Journal of Medicine, 372(24), pp. 2353–2358. doi:10.1056/NEJMsr1504363.
- Siegel, R.L., Miller, K.D. and Jemal, A. (2020) ‘Cancer statistics, 2020’, CA: A Cancer Journal for Clinicians, 70(1), pp. 7–30. doi:10.3322/caac.21590.

