Auge: Anatomie, Funktion, Pathologie
Das Auge ist ein hochkomplexes Sinnesorgan, das für das Sehen unverzichtbar ist. Es besteht aus mehreren Schichten und Strukturen, die präzise zusammenarbeiten, um Licht in elektrische Signale umzuwandeln, welche das Gehirn interpretiert. Ein tiefes Verständnis der Augenanatomie ist für medizinisches Fachpersonal unerlässlich, um Erkrankungen wie Glaukom, Katarakt und Makuladegeneration zu diagnostizieren und zu behandeln.
Definition
Das Auge ist ein komplexes Organ, das Licht aufnimmt und in elektrische Signale umwandelt, die über den Sehnerv ans Gehirn geleitet werden. Es besteht aus Strukturen wie Kornea, Linse, Retina und Iris, die gemeinsam für Sehen, Lichtbrechung, Fokussierung und Schutz verantwortlich sind.
Funktion und Lage
Das Auge ist ein hochspezialisiertes Organ, das für die visuelle Wahrnehmung, die Orientierung im Raum und viele weitere Funktionen von zentraler Bedeutung ist. Seine Lage in der Augenhöhle und die komplexe Anatomie ermöglichen es ihm, Lichtreize aufzunehmen, zu verarbeiten und sie in Bilder umzuwandeln, die das menschliche Gehirn verstehen kann.
Funktion des Auges
- Lichtwahrnehmung
➜ Das Auge nimmt Lichtwellen aus der Umwelt auf. Diese Lichtwellen treten durch die Hornhaut (Kornea) ein, passieren die Linse und werden auf die Netzhaut (Retina) fokussiert. - Bildfokussierung
➜ Die Linse und die Hornhaut arbeiten zusammen, um Licht zu brechen und ein scharfes Bild auf der Netzhaut zu erzeugen. Durch die Anpassung der Linsenkrümmung, bekannt als Akkommodation, kann das Auge sowohl nahe als auch entfernte Objekte scharf sehen. - Farberkennung
➜ Die Netzhaut enthält spezialisierte Zellen, die sogenannten Zapfen, die für das Farbsehen verantwortlich sind. Es gibt drei Arten von Zapfen, die jeweils für die Wahrnehmung von Blau-, Grün- und Rottönen empfindlich sind. - Sehschärfe
➜ Die zentrale Region der Netzhaut, die Makula, insbesondere die Fovea centralis, ermöglicht das scharfe Sehen, das für detaillierte Aufgaben wie Lesen oder Erkennen von Gesichtern notwendig ist. - Bildverarbeitung
➜ Die Lichtsignale, die von den Photorezeptoren in der Netzhaut aufgenommen werden, werden in elektrische Signale umgewandelt. Diese Signale werden über den Sehnerv (Nervus opticus) an das Gehirn weitergeleitet, wo sie im visuellen Kortex zu Bildern verarbeitet werden. - Räumliches Sehen
➜ Durch die leicht unterschiedliche Positionierung der Augen auf jeder Seite des Gesichts kann das Gehirn die beiden leicht unterschiedlichen Bilder, die jedes Auge liefert, kombinieren. Dies ermöglicht das räumliche Sehen, auch Stereosehen genannt, das für die Tiefenwahrnehmung unerlässlich ist.
Zusätzliche Funktionen
Neben diesen primären Funktionen spielt das Auge auch eine Rolle im Gleichgewichtssystem (Vestibularsystem), indem es Informationen über Kopf- und Körperbewegungen an das Gehirn weiterleitet, um die Koordination und das Gleichgewicht zu unterstützen. Auch bei emotionalen Reaktionen und der nonverbalen Kommunikation spielt das Auge eine Schlüsselrolle, indem es Signale wie Überraschung, Freude oder Trauer vermittelt.
Lage des Auges
Das menschliche Auge befindet sich in der knöchernen Augenhöhle (Orbita), die von verschiedenen Knochen des Schädels gebildet wird, darunter das Stirnbein (Os frontale), das Jochbein (Os zygomaticum), das Keilbein (Os sphenoidale) und das Oberkieferbein (Maxilla). Diese Augenhöhle bietet dem Auge Schutz und enthält wichtige Strukturen wie Muskeln, Nerven, Blutgefäße und das Fettgewebe, das das Auge umgibt und polstert.
Das Auge liegt in der Mitte des Gesichts, etwa 1,5 cm hinter der Augenlidspalte, und ist nach vorne gerichtet. Diese zentrale Position ermöglicht eine weite visuelle Wahrnehmung
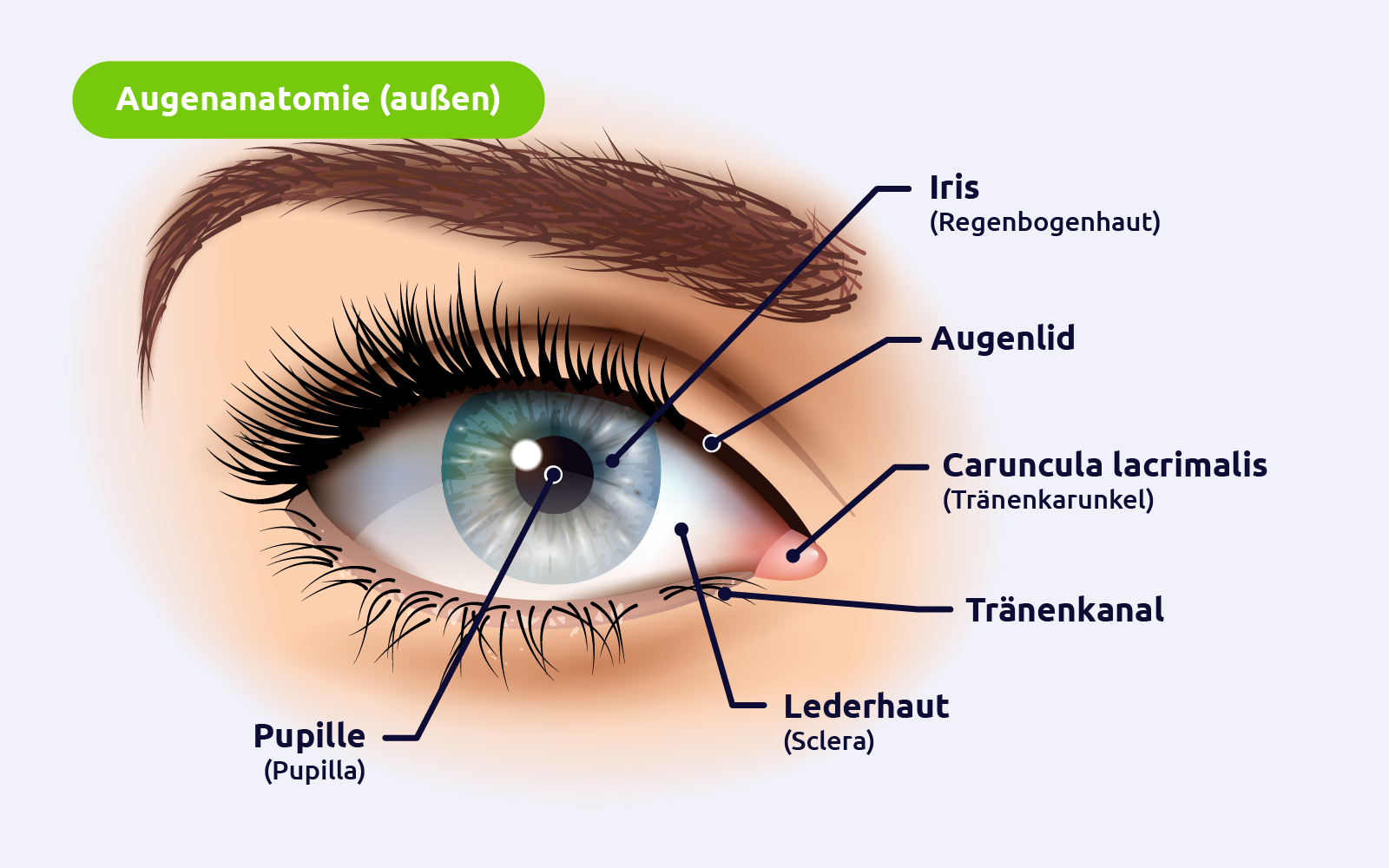
Äußere Anatomie des Auges
Augenlider (Palpebrae)
Die Augenlider bestehen aus Haut, Muskeln und Bindegewebe. Ihre Hauptfunktion ist der Schutz des Auges vor Fremdkörpern, Licht und Austrocknung. Der Musculus orbicularis oculi sorgt für das Schließen der Augenlider, während der Musculus levator palpebrae superioris für das Öffnen verantwortlich ist. Die Innenseite der Augenlider ist mit der Konjunktiva (Bindehaut) ausgekleidet, die eine reibungslose Bewegung über die Augapfeloberfläche ermöglicht.
Tränensystem (Apparatus lacrimalis)
Das Tränensystem (Apparatus lacrimalis) spielt eine zentrale Rolle bei der Produktion und Ableitung von Tränen, die das Auge befeuchten, reinigen und vor Infektionen schützen. Die Tränen werden von der Tränendrüse (Glandula lacrimalis) produziert, die sich im oberen äußeren Bereich der Augenhöhle befindet. Von dort fließen sie über den Tränensee (Lacus lacrimalis) und verteilen sich durch den Lidschlag gleichmäßig über die Augenoberfläche. Überschüssige Tränen werden durch die Tränenpünktchen (Puncta lacrimalia) in den Tränensack (Saccus lacrimalis) und schließlich durch den Tränennasengang (Ductus nasolacrimalis) in die Nasenhöhle abgeleitet. Das Tränenkarunkel, ein kleines, rötliches Gewebegebilde, das sich im medialen Augenwinkel (innerer Augenwinkel) befindet, spielt eine Rolle bei der Ableitung von Tränenflüssigkeit und dem Schutz des Auges vor Fremdkörpern.
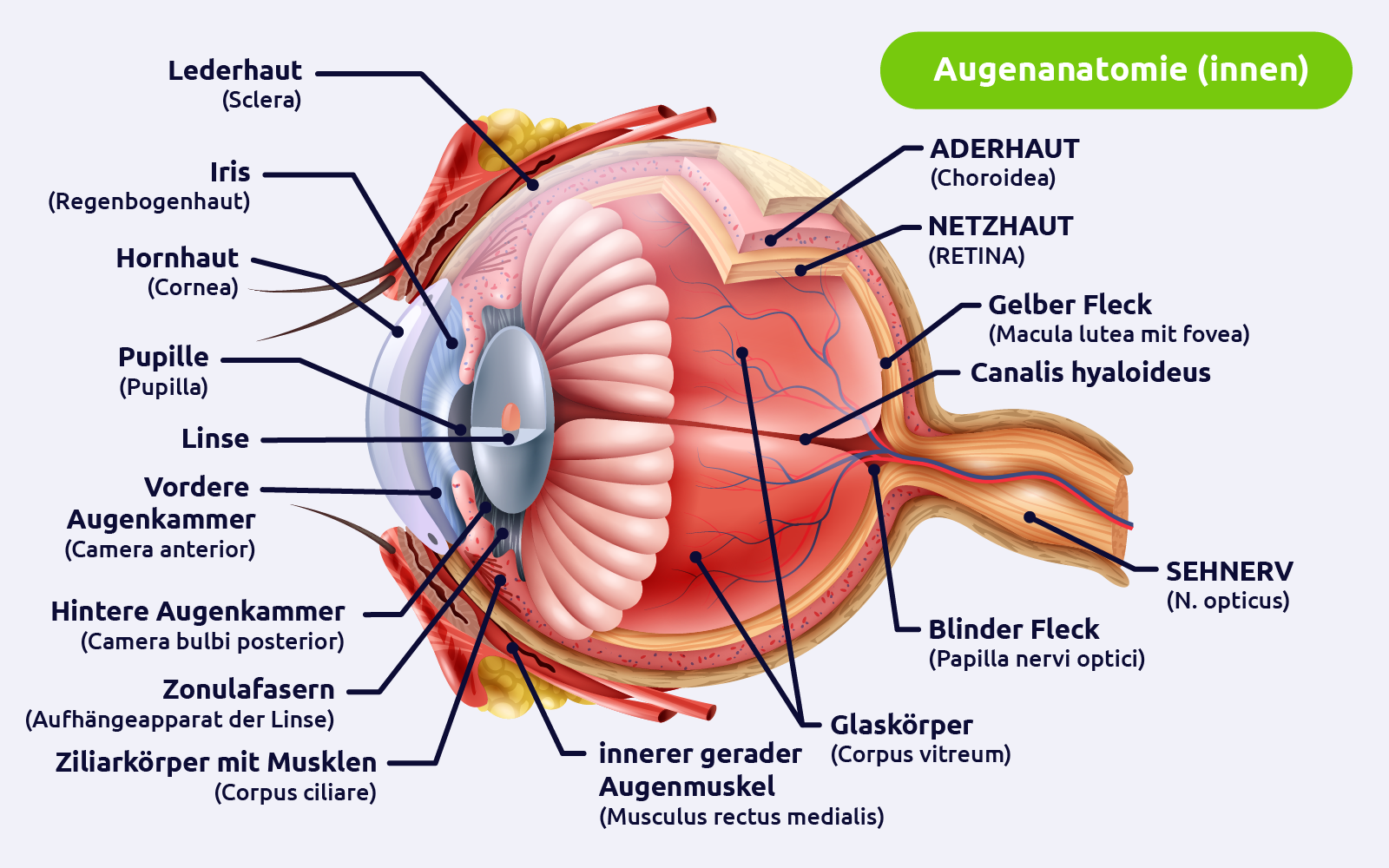
Der Augapfel (Bulbus oculi)
Der Augapfel selbst besteht aus mehreren Schichten und Strukturen, die jede eine spezifische Funktion haben.
Tunica fibrosa oculi (Äußere Augenhaut)
Die äußere Schicht des Augapfels besteht aus zwei Hauptkomponenten:
- Sklera (Lederhaut)
➜ Die Sklera bildet den Großteil der äußeren Hülle des Auges. Sie ist undurchsichtig und bietet Schutz sowie eine Ansatzstelle für die äußeren Augenmuskeln. - Kornea (Hornhaut)
➜ Die Kornea ist der durchsichtige, gewölbte vordere Teil des Augapfels. Sie bricht das Licht, das ins Auge eintritt, und spielt eine entscheidende Rolle bei der Fokussierung.
Tunica vasculosa (Mittlere Augenhaut)
Diese Schicht enthält die Blutversorgung des Auges und besteht aus:
- Choroidea (Aderhaut)
➜ Die Aderhaut liegt direkt unter der Sklera und enthält Blutgefäße, die den größten Teil der Augenwand mit Nährstoffen versorgen. - Corpus ciliare (Ziliarkörper)
➜ Der Ziliarkörper enthält den Ziliarmuskel, der für die Anpassung der Linsenkrümmung verantwortlich ist (Akkommodation). Auch die Produktion des Kammerwassers, das den vorderen Teil des Auges mit Nährstoffen versorgt, erfolgt hier. - Iris (Regenbogenhaut)
➜ Die Iris ist der farbige Teil des Auges, der den Pupillendurchmesser reguliert und somit die Menge des Lichts kontrolliert, das in das Auge gelangt.
Tunica interna (Innere Augenhaut)
Die innerste Schicht des Augapfels ist die Netzhaut (Retina), die das einfallende Licht in Nervenimpulse umwandelt.
- Retina
➜ Die Retina enthält Photorezeptoren, die das Licht aufnehmen und in elektrische Signale umwandeln. Diese Signale werden dann über den Sehnerv (Nervus opticus) an das Gehirn weitergeleitet. Es gibt zwei Haupttypen von Photorezeptoren: Stäbchen, die für das Sehen bei schwachem Licht zuständig sind, und Zapfen, die für das Farbsehen und das Sehen bei Tageslicht verantwortlich sind. - Makula lutea (gelber Fleck)
➜ Ein zentraler Bereich der Retina, der für das scharfe Sehen verantwortlich ist. In der Mitte der Makula befindet sich die Fovea centralis, die die höchste Dichte an Zapfen aufweist und somit die Stelle des schärfsten Sehens darstellt.
Innere Strukturen des Auges
Die inneren Strukturen des Auges sind entscheidend für die Funktion des Sehens. Sie umfassen verschiedene Komponenten, die zusammenarbeiten, um Licht zu fokussieren, das Bild zu verarbeiten und Signale an das Gehirn zu senden.
Linse (Lens)
Die Linse ist eine durchsichtige, flexible, bikonvexe Struktur, die sich hinter der Iris und vor dem Glaskörper befindet. Ihre Hauptaufgabe ist die Brechung des Lichts, das durch die Pupille ins Auge eintritt, und die Fokussierung dieses Lichts auf die Retina.
- Anatomische Details
➜ Die Linse besteht aus Linsenfasern, die von einer elastischen Kapsel umgeben sind. Diese Fasern sind extrem dicht gepackt und kristallin, was der Linse ihre Transparenz verleiht. - Akkommodation
➜ Die Fähigkeit der Linse, ihre Form zu ändern, ermöglicht es dem Auge, Objekte in verschiedenen Entfernungen scharf zu sehen. Dies wird durch den Ziliarmuskel gesteuert, der die Spannung auf die Zonulafasern (Fasern, die die Linse halten) verändert.
Glaskörper (Corpus vitreum)
Der Glaskörper ist eine gelartige, durchsichtige Substanz, die den größten Teil des Auges hinter der Linse ausfüllt.
- Struktur
➜ Er besteht zu etwa 99% aus Wasser und zu 1% aus einer Mischung von Hyaluronsäure und Kollagenfasern, die ihm eine gelartige Konsistenz verleihen. - Funktion
➜ Der Glaskörper hilft, die Form des Augapfels zu erhalten, unterstützt die Retina an ihrer Position und sorgt dafür, dass das Licht ungehindert zur Retina gelangt. - Klinische Relevanz
➜ Mit zunehmendem Alter kann der Glaskörper schrumpfen und sich vom hinteren Teil der Retina ablösen, was zu einer sogenannten hinteren Glaskörperabhebung führen kann, die mit Phänomenen wie „fliegenden Mücken“ (mouches volantes) einhergeht.
Vordere und hintere Augenkammer
Diese beiden Kammern befinden sich im vorderen Teil des Auges und sind mit Kammerwasser gefüllt, das eine wichtige Rolle für den Augeninnendruck und die Versorgung der vorderen Augenstrukturen spielt.
Vordere Augenkammer
Die vordere Augenkammer liegt zwischen der Kornea (Hornhaut) und der Iris.
- Kammerwasser
➜ Dieses klare, wässrige Flüssigkeit wird vom Ziliarkörper produziert und fließt durch die Pupille von der hinteren in die vordere Kammer. Es wird dann durch das Trabekelwerk (ein Netzwerk von Gewebestrukturen) in den Schlemm-Kanal abgeleitet. - Funktion
➜ Das Kammerwasser versorgt die Kornea und die Linse mit Nährstoffen und trägt zur Aufrechterhaltung des Augeninnendrucks bei, was für die richtige Form des Auges und die Fokussierung unerlässlich ist.
Hintere Augenkammer
Die hintere Augenkammer befindet sich zwischen der Iris und der Vorderfläche der Linse.
- Kammerwasserproduktion
➜ Das Kammerwasser wird hier vom Ziliarkörper in die hintere Kammer abgegeben und fließt dann durch die Pupille in die vordere Kammer. - Druckregulation
➜ Die ordnungsgemäße Zirkulation des Kammerwassers ist entscheidend für die Aufrechterhaltung des Augeninnendrucks. Eine Behinderung dieser Zirkulation kann zu einem erhöhten Augeninnendruck führen, was das Risiko für ein Glaukom erhöht.
Retina (Netzhaut)
Die Retina ist die lichtempfindliche Schicht des Auges, die das eintreffende Licht in elektrische Signale umwandelt, die über den Sehnerv an das Gehirn gesendet werden.
Schichtaufbau
Die Retina besteht aus mehreren Zellschichten, darunter die Photorezeptoren (Stäbchen und Zapfen), Bipolarzellen, Ganglienzellen und andere neuronale Verbindungen.
- Stäbchen
➜ Diese sind für das Sehen bei schwachem Licht verantwortlich und befinden sich hauptsächlich in der Peripherie der Retina. - Zapfen
➜ Diese sind für das Farbsehen und das Sehen bei Tageslicht verantwortlich. Sie sind am dichtesten in der Fovea centralis konzentriert, einem kleinen Bereich in der Mitte der Makula, der für das schärfste Sehen verantwortlich ist.
Makula lutea (gelber Fleck)
Dies ist der zentrale Bereich der Retina, der eine hohe Dichte an Zapfen enthält und für das zentrale, scharfe Sehen verantwortlich ist.
Fovea centralis
Dies ist der zentrale Teil der Makula, der ausschließlich aus Zapfen besteht und die höchste Sehschärfe bietet. Hier wird das Licht von Objekten, auf die wir unseren Blick fokussieren, direkt abgebildet.
Sehnerv (Nervus opticus)
Der Sehnerv ist das Bündel von Nervenfasern, das die elektrischen Signale von der Retina zum Gehirn transportiert.
- Struktur
➜ Der Sehnerv besteht aus etwa einer Million Nervenfasern, die die Signale von den Ganglienzellen der Retina sammeln und weiterleiten. - Papille (Blinder Fleck)
➜ Der Punkt, an dem der Sehnerv das Auge verlässt, wird als Papille bezeichnet. An dieser Stelle gibt es keine Photorezeptoren, weshalb er auch als „blinder Fleck“ bekannt ist. - Weiterleitung der Signale
➜ Die Signale, die über den Sehnerv gesendet werden, werden im Gehirn (hauptsächlich im visuellen Kortex) verarbeitet, was es uns ermöglicht, Bilder zu sehen.
Nerven und Blutgefäße des Auges
Das Auge ist reich an Nerven und Blutgefäßen, die für die Funktion und Gesundheit des Sehorgans unerlässlich sind. Sie versorgen die Augenstrukturen mit Blut, Nährstoffen und Sauerstoff und übertragen visuelle Informationen an das Gehirn.
Nerven
Nervus opticus (Sehnerv)
- Funktion
➜ Der Sehnerv ist das zentrale Element der visuellen Signalübertragung. Er besteht aus etwa einer Million Nervenfasern, die die elektrischen Impulse von den Ganglienzellen der Retina zum Gehirn (insbesondere zum visuellen Kortex) leiten, wo sie in visuelle Wahrnehmungen umgewandelt werden. - Anatomie
➜ Der Sehnerv tritt am hinteren Pol des Auges aus, im Bereich der Papille (blinder Fleck). In diesem Bereich befinden sich keine Photorezeptoren, weshalb wir dort keine visuelle Wahrnehmung haben.
Nervus oculomotorius (III. Hirnnerv), Nervus trochlearis (IV. Hirnnerv) und Nervus abducens (VI. Hirnnerv)
- Funktio
➜ Diese drei Hirnnerven steuern die Bewegung der äußeren Augenmuskeln, die die Position des Augapfels ändern. Der Nervus oculomotorius innerviert zusätzlich den Musculus levator palpebrae superioris, der das Oberlid hebt, sowie den Musculus ciliaris und den Musculus sphincter pupillae, die für die Akkommodation und Pupillenverengung verantwortlich sind. - Klinische Relevanz
➜ Lähmungen oder Schädigungen dieser Nerven können zu Diplopie (Doppeltsehen) und Strabismus (Schielen) führen.
Nervus trigeminus (V. Hirnnerv)
- Funktion
➜ Der Nervus trigeminus ist für die sensorische Innervation des Auges und der Umgebung verantwortlich. Er vermittelt Schmerz, Berührung und Temperaturgefühl von der Kornea, Konjunktiva, und den Hautarealen der Augenlider und der Stirn. - Klinische Relevanz
➜ Erkrankungen wie die Trigeminusneuralgie können starke Schmerzen im Bereich des Auges verursachen.
Blutgefäße
Arteria ophthalmica
- Funktion
➜ Die Arteria ophthalmica, ein Ast der Arteria carotis interna, ist die Hauptarterie, die das Auge und seine Strukturen mit Blut versorgt. - Verzweigungen
➜ Sie teilt sich in verschiedene Äste auf, darunter:- Arteria centralis retinae: Versorgt die innere Retina. Ein Verschluss dieser Arterie kann zu einem akuten Sehverlust führen, was als Zentralarterienverschluss bezeichnet wird.
- Ziliararterien: Diese verzweigen sich in die kurzen und langen Ziliararterien, die die Aderhaut und den Ziliarkörper versorgen.
- Arteria lacrimalis: Versorgt die Tränendrüse und angrenzende Strukturen.
- Klinische Relevanz
➜ Ein Verschluss der Arteria ophthalmica kann zu einem akuten Verlust des Sehvermögens führen, was als eine ophthalmologische Notfallsituation gilt.
Venen des Auges
- Vena centralis retinae
➜ Diese Vene leitet das Blut aus der Retina ab und mündet in die Vena ophthalmica superior. - Vortexvenen
➜ Diese Venen entwässern die Aderhaut und münden ebenfalls in die Vena ophthalmica. - Vena ophthalmica
➜ Diese Hauptvene leitet das Blut aus dem Auge ab und mündet in den Sinus cavernosus, eine venöse Struktur im Schädel.
Zusätzliche Strukturen des Auges
Neben den Hauptkomponenten, die direkt an der Bildverarbeitung beteiligt sind, gibt es weitere wichtige Strukturen im Auge, die für Schutz, Bewegung und Funktion des Auges verantwortlich sind.
Augenmuskeln
Das Auge wird durch sechs äußere Augenmuskeln bewegt, die präzise Bewegungen ermöglichen, um Objekte im Sichtfeld zu verfolgen und zu fixieren:
- Musculus rectus superior
➜ Hebt den Augapfel an und rotiert ihn nach innen. - Musculus rectus inferior
➜ Senkt den Augapfel und rotiert ihn nach innen. - Musculus rectus medialis
➜ Bewegt den Augapfel zur Nase hin (Adduktion). - Musculus rectus lateralis
➜ Bewegt den Augapfel zur Schläfe hin (Abduktion). - Musculus obliquus superior
➜ Rotiert den Augapfel nach innen und unten. - Musculus obliquus inferior
➜ Rotiert den Augapfel nach außen und oben.
Diese Muskeln sind für die Koordination der Augenbewegungen und die Aufrechterhaltung des binokularen Sehens (3D-Sehen) verantwortlich.
Tränendrüse und Tränenwege
Die Tränenproduktion und -ableitung sind essenziell für die Befeuchtung und den Schutz der Augenoberfläche:
- Tränendrüse (Glandula lacrimalis)
➜ Produziert die Tränenflüssigkeit, die das Auge befeuchtet, Fremdkörper entfernt und eine gleichmäßige Lichtbrechung ermöglicht. - Tränenpünktchen (Puncta lacrimalia)
➜ Kleine Öffnungen an den inneren Augenwinkeln, durch die die Tränen in die Tränenwege gelangen. - Tränensack (Saccus lacrimalis) und Tränennasengang (Ductus nasolacrimalis, auch: Tränenkanal)
➜ Leiten die Tränenflüssigkeit in die Nasenhöhle ab. - Tränenkarunkel (Caruncula lacrimalis)
➜ Das Tränenkarunkel spielt eine Rolle im Tränensystem, indem es zur Ableitung der Tränenflüssigkeit und zum Schutz des Auges vor Fremdkörpern beiträgt.
Bindehaut (Konjunktiva)
Die Konjunktiva ist eine dünne, durchsichtige Schleimhaut, die das Augenlid und einen Teil des Augapfels bedeckt:
- Funktion
➜ Sie schützt das Auge vor Fremdkörpern und Infektionen und trägt zur Verteilung der Tränenflüssigkeit bei. - Klinische Relevanz
➜ Entzündungen der Konjunktiva, bekannt als Konjunktivitis, sind eine häufige Ursache für Augenreizungen und Rötungen.
Sklera (Lederhaut)
Die Sklera ist die weiße, faserige Außenhülle des Auges:
- Funktion
➜ Sie schützt das Auge und bietet Ansatzstellen für die Augenmuskeln. - Klinische Relevanz
➜ Die Sklera kann durch verschiedene Erkrankungen, wie z.B. Skleritis, betroffen sein, die zu Schmerzen und Sehbeeinträchtigungen führen kann.
Fehlsichtigkeiten (Refraktionsfehler)
Fehlsichtigkeiten, auch als Refraktionsfehler oder Ametropien bezeichnet, sind Sehfehler, die durch eine fehlerhafte Lichtbrechung im Auge verursacht werden. Diese führen dazu, dass das Licht nicht korrekt auf der Retina fokussiert wird, was unscharfes Sehen zur Folge hat. Es gibt verschiedene Arten von Fehlsichtigkeiten, die jeweils unterschiedliche Ursachen und Auswirkungen haben.
- Myopie (Kurzsichtigkeit)
- Bei Myopie (Kurzsichtigkeit) werden entfernte Objekte unscharf wahrgenommen, während nahe Objekte klar gesehen werden.
- Hyperopie (Weitsichtigkeit)
- Bei Hyperopie (Weitsichtigkeit) werden nahe Objekte unscharf wahrgenommen, während entfernte Objekte klar gesehen werden können.
- Astigmatismus
- Astigmatismus ist ein Sehfehler, bei dem das Licht aufgrund einer ungleichmäßigen Krümmung der Hornhaut oder der Linse in mehreren Brennpunkten fokussiert wird, was zu verzerrtem oder verschwommenem Sehen führt.
- Presbyopie (Alterssichtigkeit)
- Presbyopie ist eine altersbedingte Form der Weitsichtigkeit, bei der das Auge Schwierigkeiten hat, auf nahe Objekte zu fokussieren.
Behandlung und Korrektur von Fehlsichtigkeiten
- Brillen und Kontaktlinsen
➜ Diese sind die gängigsten Methoden zur Korrektur von Fehlsichtigkeiten. Sie lenken das Licht so um, dass es korrekt auf der Retina fokussiert wird. - Refraktive Chirurgie
➜ Verfahren wie LASIK (Laser-in-situ-Keratomileusis) oder PRK (Photorefraktive Keratektomie) verändern die Form der Hornhaut, um das Licht richtig auf der Retina zu fokussieren. Diese Eingriffe können Myopie, Hyperopie und Astigmatismus korrigieren. - Implantierbare Linsen
➜ Bei schweren Fällen von Fehlsichtigkeit können implantierbare Kontaktlinsen (ICL) oder Linsenaustauschoperationen (wie die Kataraktoperation) durchgeführt werden, um die Sehkraft zu verbessern.
Pathophysiologie und klinische Relevanz
Die detaillierte Kenntnis der Anatomie des Auges ist essenziell, um die Pathophysiologie verschiedener Augenerkrankungen zu verstehen und deren klinische Relevanz zu erkennen. Im Folgenden werden einige wichtige pathophysiologische Zustände und ihre Auswirkungen auf die verschiedenen Strukturen des Auges beschrieben.
Erkrankungen der Linse
Katarakt (Grauer Star)
- Pathophysiologie
➜ Der Katarakt ist eine Trübung der Linse, die meist altersbedingt auftritt, aber auch durch Trauma, bestimmte Medikamente (z. B. Kortikosteroide), systemische Erkrankungen (wie Diabetes mellitus) oder genetische Faktoren verursacht werden kann. - Klinische Relevanz
➜ Patienten mit Katarakt erleben eine allmähliche Verschlechterung des Sehvermögens, gekennzeichnet durch verschwommenes Sehen, erhöhte Blendempfindlichkeit und Schwierigkeiten beim Sehen bei schlechten Lichtverhältnissen. Eine Kataraktoperation, bei der die getrübte Linse durch eine künstliche Linse ersetzt wird, ist die gängige Therapie.
Erkrankungen des Glaskörpers
Hintere Glaskörperabhebung (Glaskörperablösung)
- Pathophysiologie
➜ Im Laufe des Lebens verflüssigt sich der Glaskörper und kann sich von der Retina ablösen. Diese Ablösung ist häufig harmlos, kann aber auch zu Zug an der Retina führen. - Klinische Relevanz
➜ Betroffene bemerken oft „fliegende Mücken“ (mouches volantes) oder Blitze im Sichtfeld. In einigen Fällen kann dies zu einem Riss oder einer Ablösung der Retina führen, was eine dringende Behandlung erfordert, um einen dauerhaften Sehverlust zu verhindern.
Erkrankungen der Retina
Altersbedingte Makuladegeneration (AMD)
- Pathophysiologie
➜ Die AMD betrifft die Makula lutea und führt zu einem allmählichen Verlust des zentralen Sehvermögens. Es gibt zwei Hauptformen: die trockene (nicht-exsudative) und die feuchte (exsudative) AMD. Bei der feuchten Form wachsen abnormale Blutgefäße unter der Makula, die zu Blutungen und Narbenbildung führen. - Klinische Relevanz
➜ Die AMD ist eine der häufigsten Ursachen für schwere Sehbehinderung bei älteren Menschen. Während die trockene Form langsamer voranschreitet, kann die feuchte Form rasch zu einem erheblichen Sehverlust führen. Behandlungen umfassen Injektionen von Anti-VEGF-Medikamenten, Lasertherapie oder spezielle Nahrungsergänzungsmittel, die das Fortschreiten der Krankheit verlangsamen können.
Diabetische Retinopathie
- Pathophysiologie
➜ Diese Komplikation des Diabetes mellitus führt zu Schäden an den Blutgefäßen der Retina, die zu Mikroaneurysmen, Blutungen, exsudativen Ablagerungen und im fortgeschrittenen Stadium zu Netzhautablösungen führen können. - Klinische Relevanz
➜ Die diabetische Retinopathie ist eine der Hauptursachen für Erblindung bei Erwachsenen im erwerbsfähigen Alter. Eine strikte Kontrolle des Blutzuckerspiegels und regelmäßige augenärztliche Untersuchungen sind entscheidend für die Früherkennung und Prävention schwerer Sehstörungen.
Erkrankungen der Tränendrüse und Tränenwege
Syndrom des trockenen Auges (Keratokonjunktivitis sicca)
- Pathophysiologie
➜ Das trockene Auge entsteht durch eine unzureichende Produktion oder eine übermäßige Verdunstung der Tränenflüssigkeit. Dies kann durch eine Dysfunktion der Tränendrüse, entzündliche Erkrankungen (wie das Sjögren-Syndrom) oder Umwelteinflüsse verursacht werden. - Klinische Relevanz
➜ Betroffene klagen über Trockenheitsgefühl, Brennen, Fremdkörpergefühl und Rötung der Augen. Unbehandelt kann es zu Schäden an der Kornea und zur Beeinträchtigung des Sehvermögens kommen. Die Behandlung umfasst künstliche Tränen, entzündungshemmende Augentropfen und Maßnahmen zur Reduktion der Verdunstung der Tränen.
Dacryozystitis (Tränensackentzündung)
- Pathophysiologie
➜ Eine Entzündung des Tränensacks tritt meist infolge einer Verstopfung des Tränennasengangs auf, die zu einer bakteriellen Infektion führt. - Klinische Relevanz
➜ Patienten zeigen Schmerzen, Rötung und Schwellung im medialen Augenwinkel, oft begleitet von eitrigem Ausfluss. Die Behandlung umfasst Antibiotika und in einigen Fällen einen chirurgischen Eingriff, um den Tränenabfluss wiederherzustellen.
Erkrankungen der Nerven und Blutgefäße
Glaukom (grüner Star)
- Pathophysiologie
➜ Das Glaukom ist eine Gruppe von Erkrankungen, die den Sehnerv schädigen, meist aufgrund eines erhöhten Augeninnendrucks (IOD). Der erhöhte Druck entsteht durch eine Störung im Abfluss des Kammerwassers über das Trabekelwerk oder den Schlemm-Kanal. - Klinische Relevanz
➜ Das Glaukom kann zu einem schleichenden Verlust des peripheren Sehens führen und unbehandelt zur Erblindung führen. Regelmäßige Messungen des Augeninnendrucks und die Anwendung drucksenkender Augentropfen oder chirurgische Eingriffe sind zur Verhinderung von Sehverlust notwendig.
Zentralarterienverschluss
- Pathophysiologie
➜ Ein akuter Verschluss der Arteria centralis retinae führt zu einer plötzlichen Durchblutungsstörung der Retina, die in Minuten zu einem irreversiblen Sehverlust führen kann. - Klinische Relevanz
➜ Ein Zentralarterienverschluss ist ein medizinischer Notfall. Sofortige Maßnahmen, wie Augendrucksenkung und medikamentöse Therapie, können in einigen Fällen den Schaden minimieren.
Erkrankungen des Tränenkarunkels
Entzündungen und Tumore
- Pathophysiologie
➜ Das Tränenkarunkel kann, obwohl es eine kleine und oft übersehene Struktur ist, von Entzündungen (z. B. im Rahmen einer Konjunktivitis) oder selten von gutartigen oder bösartigen Tumoren betroffen sein. - Klinische Relevanz
➜ Eine Entzündung des Tränenkarunkels führt zu Rötung, Schwellung und Beschwerden im medialen Augenwinkel. Tumore des Tränenkarunkels können als gutartige Wucherungen oder seltener als bösartige Veränderungen auftreten und erfordern eine genaue Diagnose und eventuell chirurgische Entfernung.
Diagnostik
Die Diagnostik des Auges umfasst eine Vielzahl von Untersuchungen und Tests, die es ermöglichen, den Gesundheitszustand des Auges zu beurteilen, Sehfehler zu erkennen und Erkrankungen frühzeitig zu diagnostizieren. Diese diagnostischen Verfahren reichen von einfachen Sehtests bis hin zu fortschrittlichen bildgebenden Techniken.
- Anamnese
- Die Erhebung der Krankengeschichte ist der erste Schritt in der Diagnostik. Patienten werden nach Symptomen, Sehproblemen, Vorerkrankungen, Medikamenten, familiären Augenkrankheiten und anderen relevanten Informationen befragt. Diese Daten helfen, eine erste Verdachtsdiagnose zu stellen.
- Visuelle Inspektion
- Der Augenarzt inspiziert die Augenlider, die Konjunktiva (Bindehaut), die Hornhaut und die Iris auf Anzeichen von Rötung, Schwellung, Trübung oder anderen Auffälligkeiten.
- Visusprüfung (Sehschärfentest)
- Misst die Sehschärfe, also die Fähigkeit, Details klar zu erkennen. Dies wird oft mit einer Snellen-Tafel durchgeführt, bei der der Patient Buchstaben oder Symbole in unterschiedlicher Größe aus einer bestimmten Entfernung ablesen muss. Der Visus wird in einem Bruch (z. B. 20/20 oder 6/6) angegeben und hilft bei der Diagnose von Fehlsichtigkeiten wie Myopie, Hyperopie oder Astigmatismus.
- Refraktionsbestimmung
- Bestimmt die exakte Brechkraft des Auges, um die passende Brillen- oder Kontaktlinsenstärke zu ermitteln. Dieser Test wird mit einem Phoropter oder einer Refraktionsstrecke durchgeführt und hilft, Sehfehler präzise zu korrigieren.
- Farbsinnprüfung
- Testet die Fähigkeit, Farben zu unterscheiden, häufig mit Ishihara-Farbtafeln. Farbsehstörungen, wie Rot-Grün-Schwäche oder totale Farbblindheit, können damit diagnostiziert werden.
- Perimetrie (Gesichtsfelduntersuchung)
- Bestimmt das Gesichtsfeld, also den gesamten Bereich, den das Auge ohne Bewegung wahrnehmen kann. Wichtig für die Diagnose von Glaukom, neurologischen Erkrankungen oder Netzhautschäden.
- Spaltlampenuntersuchung
- Eine Spaltlampe ist ein Mikroskop mit starker Beleuchtung, das es ermöglicht, die vorderen Strukturen des Auges, wie die Hornhaut, die Linse, die Iris und den Glaskörper, detailliert zu betrachten. Die Untersuchung ist essenziell zur Diagnose von Katarakt (Linsentrübung), Hornhautverletzungen, Entzündungen, Glaskörpertrübungen und anderen Vorderaugenpathologien.
- Augeninnendruckmessung (Tonometrie)
- Misst den Druck innerhalb des Auges (Intraokulardruck, IOD). Eine der gebräuchlichsten Methoden ist die Applanationstonometrie. Ein erhöhter Augeninnendruck ist ein Hauptrisikofaktor für Glaukom. Die frühzeitige Erkennung und Behandlung eines erhöhten IOD kann das Risiko einer Schädigung des Sehnervs und damit eines Sehverlustes verringern.
- Ophthalmoskopie (direkt und indirekt)
- Ermöglicht die direkte Betrachtung der Retina, des Sehnervenkopfes (Papille), der Blutgefäße und der Makula durch die Pupille. Essenziell zur Diagnose von Netzhauterkrankungen wie diabetischer Retinopathie, altersbedingter Makuladegeneration (AMD), Netzhautablösungen und Sehnervenschäden.
- Optische Kohärenztomographie (OCT)
- Eine nicht-invasive bildgebende Technik, die hochauflösende Querschnittsbilder der Retina, des Sehnervenkopfes und der Makula erstellt. OCT ist besonders nützlich bei der Diagnose und Überwachung von Glaukom, Makuladegeneration, diabetischer Retinopathie und anderen Netzhauterkrankungen, da es kleinste strukturelle Veränderungen in der Retina sichtbar macht.
- Fluoreszenzangiographie
- Eine Technik zur Untersuchung der Blutgefäße der Retina und der Aderhaut, bei der ein fluoreszierender Farbstoff in die Blutbahn injiziert wird. Der Farbstoff wird dann mit einer speziellen Kamera beobachtet, während er durch die Blutgefäße im Auge fließt. Zur Diagnose von diabetischer Retinopathie, Makuladegeneration, Gefäßverschlüssen und anderen retinalen Erkrankungen.
- Ultraschalluntersuchung des Auges (Sonografie)
- Verwendet Schallwellen, um Bilder der inneren Augenstrukturen zu erzeugen, insbesondere wenn die Sicht durch die Pupille, z. B. bei einer fortgeschrittenen Katarakt, eingeschränkt ist. Nützlich zur Beurteilung des Glaskörpers, der Retina (bei Verdacht auf Netzhautablösung) und zur Diagnose von Tumoren oder Fremdkörpern im Auge.
- Hornhauttopographie
- Misst die Form und Krümmung der Hornhautoberfläche und erstellt eine dreidimensionale Karte. Diese Technik ist wichtig für die Diagnose von Hornhauterkrankungen wie Keratokonus, zur Planung von refraktiven chirurgischen Eingriffen und zur Anpassung von Kontaktlinsen.
- Pachymetrie
- Misst die Dicke der Hornhaut. Messung ist entscheidend bei der Beurteilung des Risikos für Glaukom, da eine dünnere Hornhaut ein höheres Risiko für eine Schädigung durch erhöhten Augeninnendruck bedeutet.
Interessante Fakten
- Blinzeln
- Menschen blinzeln durchschnittlich 10.000-15.000 Mal am Tag, um die Augenoberfläche zu befeuchten.
- Auflösung
- Das menschliche Auge hat eine Auflösung von etwa 576 Megapixeln.
- Farbe
- Die Farbe der Iris wird durch die Menge und Verteilung von Melanin bestimmt.
Zusammenfassung
Das Auge ist ein komplexes Organ, das Lichtwahrnehmung ermöglicht. Es besteht aus dem Augapfel, der aus drei Hauptschichten besteht: der äußeren Sklera (Lederhaut) und Kornea (Hornhaut), der mittleren Aderhaut, Ziliarkörper und Iris, und der inneren Netzhaut (Retina). Die Linse fokussiert Licht auf die Retina, die Photorezeptoren enthält. Diese wandeln Licht in Nervenimpulse um, die über den Sehnerv zum Gehirn geleitet werden. Tränen und Augenlider schützen das Auge, während Muskeln es bewegen.
Quellen
- Faller, A., & Schünke, M. (2016). Der Körper des Menschen: Einführung in Bau und Funktion (A. Faller & M. Schünke, Hrsg.; 17. Aufl.). Thieme.
- Menche, N. (Hrsg.). (2016). Biologie Anatomie Physiologie: Mit Zugang zu pflegeheute.de (8. Aufl.). Urban & Fischer in Elsevier.
- Andreae, S. (Hrsg.). (2008). Lexikon der Krankheiten und Untersuchungen (2. Aufl.). Thieme.
- Lang, G. K. und Lang MBA, S. J. (Hrsg.) (2024) Augenheilkunde. Stuttgart: Georg Thieme Verlag KG.
- Bron, A.J., Tripathi, R.C. and Tripathi, B.J., 1997. Wolff’s Anatomy of the Eye and Orbit. 8th ed. London: Chapman & Hall Medical.
- Forrester, J.V., Dick, A.D., McMenamin, P.G., Roberts, F. and Pearlman, E., 2016. The Eye: Basic Sciences in Practice. 4th ed. Philadelphia: Elsevier.
- Remington, L.A., 2012. Clinical Anatomy and Physiology of the Visual System. 3rd ed. St. Louis: Elsevier/Butterworth-Heinemann.
- Riordan-Eva, P. and Whitcher, J.P., 2011. Vaughan & Asbury’s General Ophthalmology. 18th ed. New York: McGraw-Hill.
- Yanoff, M. and Duker, J.S., 2018. Ophthalmology. 5th ed. Philadelphia: Elsevier.
- Kanski, J. J. and Bowling, B., 2015. Clinical Ophthalmology: A Systematic Approach. 8th ed. Edinburgh: Elsevier.
- Yanoff, M. and Duker, J. S., 2018. Ophthalmology. 5th ed. Philadelphia: Elsevier.
- Bruce, A. S. and Loughlin, C. E., 2012. Ocular Anatomy and Physiology. 2nd ed. Thorofare, NJ: SLACK Incorporated.
- American Academy of Ophthalmology, 2023. Basic and Clinical Science Course (BCSC): Section 2 – Fundamentals and Principles of Ophthalmology. San Francisco: American Academy of Ophthalmology.
- Stein, H. A., Slatt, B. J. and Stein, R. M., 2013. The Ophthalmic Assistant: A Text for Allied and Associated Ophthalmic Personnel. 10th ed. Philadelphia: Elsevier.
- Hogan, M. J., Alvarado, J. A. and Weddell, J. E., 1971. Histology of the Human Eye: An Atlas and Textbook. Philadelphia: W.B. Saunders Company.
- Remington, L. A., 2012. Clinical Anatomy and Physiology of the Visual System. 3rd ed. St. Louis: Elsevier.
