COPD
Chronic Obstructive Pulmonary Disease (COPD) ist eine chronische, fortschreitende Lungenerkrankung, die durch eine Einschränkung des Luftflusses in den Atemwegen gekennzeichnet ist. COPD ist eine der führenden Ursachen für Morbidität und Mortalität weltweit und stellt eine erhebliche Belastung für das Gesundheitssystem dar.
Definition
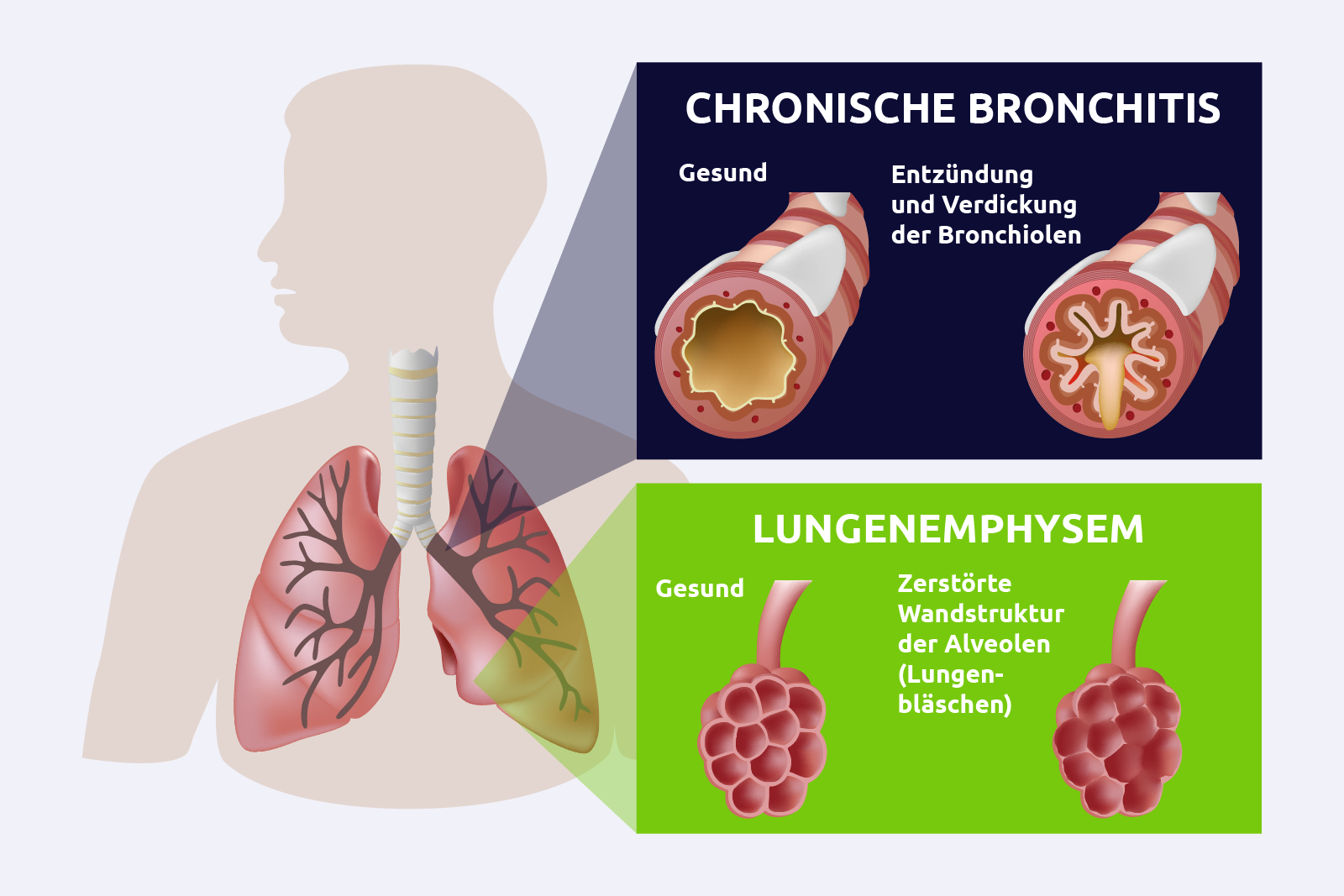
COPD ist eine chronische Erkrankung der Atemwege, die durch eine persistierende und progressive Verengung der Atemwege gekennzeichnet ist. Diese Verengung resultiert aus einer Kombination von Entzündungen in den Atemwegen und Zerstörung des Lungengewebes (Emphysem).
Epidemiologie
COPD (Chronic Obstructive Pulmonary Disease) ist eine häufige, vermeidbare und behandelbare Erkrankung, die durch eine anhaltende Atemwegsobstruktion gekennzeichnet ist. Weltweit betrifft COPD etwa 384 Millionen Menschen und ist die dritthäufigste Todesursache. Hauptursachen sind Rauchen, Luftverschmutzung und berufliche Exposition gegenüber Staub und Chemikalien. Die Prävalenz variiert stark zwischen den Ländern, abhängig von Rauchgewohnheiten und Umweltfaktoren. Männer sind häufiger betroffen als Frauen, jedoch nimmt die Prävalenz bei Frauen zu. Früherkennung und Prävention sind entscheidend zur Reduktion der Krankheitslast.
Pathophysiologie
Ätiologie
Die Hauptursachen für COPD sind:
- Rauchen
➜ Der wichtigste Risikofaktor, der für die Mehrzahl der COPD-Fälle verantwortlich ist. - Umweltfaktoren
➜ Luftverschmutzung, berufsbedingte Exposition gegenüber Schadstoffen und Feinstaub. - Genetik
➜ Genetische Prädisposition, wie Alpha-1-Antitrypsin-Mangel.
Pathogenese
Die Pathogenese der COPD umfasst:
- Chronische Entzündung
➜ Langfristige Exposition gegenüber Reizstoffen führt zu einer chronischen Entzündungsreaktion in den Atemwegen. - Remodeling der Atemwege
Wiederholte Entzündungsreaktionen verursachen strukturelle Veränderungen in den Atemwegen, einschließlich Fibrose und Verengung. - Lungenemphysem
➜ Zerstörung der alveolären Wände führt zu einer Reduktion der elastischen Rückstellkraft der Lunge und zur Überblähung der Alveolen.
Klassifikation
GOLD-Klassifikation
Die Global Initiative for Chronic Obstructive Lung Disease (GOLD) bietet ein Klassifikationssystem basierend auf dem Schweregrad der Obstruktion und der Symptomatik:
- GOLD 1 (mild)
➜ FEV1 ≥ 80% des Sollwerts
➜ Atemnot und Husten sind unauffällig bis kaum bemerkbar. Atemnot tritt nur bei starker körperlicher Anstrengung auf. - GOLD 2 (moderat)
➜ 50% ≤ FEV1 < 80% des Sollwerts
➜ Atemnot und Husten treten öfter auf und können den Alltag beeinträchtigen. Die Atemnot entwickelt sich, wenn die körperliche Anstrengung zunimmt. - GOLD 3 (schwer)
➜ 30% ≤ FEV1 < 50% des Sollwerts
➜ Atemnot, Husten und Auswurf treten verstärkt auf und können den Alltag beeinträchtigen. Die Atemnot tritt schon bei geringer körperlicher Anstrengung auf. - GOLD 4 (sehr schwer)
➜ FEV1 < 30% des Sollwerts
➜ Atemnot, Husten und Auswurf treten verstärkt auf und beeinträchtigen den Alltag erheblich. Die Atemnot tritt bereits im Ruhezustand auf.
FEV1 = forcierte exspiratorische Volumen, Lungenvolumen (in Litern), das sich bei forcierter, d.h. maximal beschleunigter Exspiration innerhalb einer Sekunde ausatmen lässt.
ABE-Bewertung
Neben der GOLD-Klassifikation wird auch das ABCD-System verwendet, das Symptome und Exazerbationen (deutliche Verschlimmerung der Symptome einer bereits bestehenden, in der Regel chronischen Erkrankung) berücksichtigt:
- Gruppe A
➜ Geringes Exazerbationsrisiko (0 bis 1 Exazerbation in den letzten 12 Monaten, keine Behandlung erforderlich)
➜ Wenige Symptome (CAT-Score < 10, mMRC 0 bis 1) - Gruppe B
➜ Geringes Exazerbationsrisiko (0 bis 1 Exazerbation in den letzten 12 Monaten, keine Behandlung erforderlich)
➜ Verstärkte Symptome (CAT-Score ≥ 10, mMRC ab 2) - Gruppe E
➜ Hohes Exazerbationsrisiko (mindestens 2 Exazerbationen in den letzten 12 Monaten oder mindestens 1 Exazerbation mit klinischer Behandlung)
➜ Unabhängig von einer Symptomatik
Die GOLD-Richtlinien werden kontinuierlich aktualisiert, um den neuesten Erkenntnissen der COPD-Forschung gerecht zu werden. Die jüngste Überarbeitung fand im Jahr 2023 statt. Dabei wurde unter anderem die Einteilung der COPD-Gruppen nach Schweregrad angepasst. Das bisher verwendete ABCD-Schema wurde in ein ABE-Schema umgewandelt, wobei die bisherigen Gruppen C und D zur neuen Gruppe E zusammengeführt wurden.
Symptome und klinische Präsentation
Frühe Symptome
- Chronischer Husten
➜ Häufig das erste Symptom, oft als „Raucherhusten“ bezeichnet. - Sputumproduktion
➜ Auswurf von Schleim, insbesondere am Morgen. - Dyspnoe
➜ Kurzatmigkeit, die bei körperlicher Anstrengung zunimmt.
Fortgeschrittene Symptome
- Anstrengungsdyspnoe
➜ Zunehmende Atemnot auch bei leichten Aktivitäten. - Thorakale Enge
➜ Gefühl der Beklemmung oder Enge in der Brust. - Gewichtsverlust
➜ Unbeabsichtigter Gewichtsverlust aufgrund erhöhter Atemarbeit und systemischer Entzündungen. - Müdigkeit
➜ Erschöpfung und allgemeine Schwäche.
Diagnostik
Anamnese und körperliche Untersuchung
- Rauchanamnese
Detaillierte Erfassung des Rauchverhaltens, einschließlich Packungsjahre. - Symptomdauer
➜ Verlauf und Schweregrad der Symptome (z.B. CAT-Score, mMRC-Skala). - Auskultation
➜ Untersuchung der Lunge auf charakteristische Atemgeräusche wie Giemen und Rasseln.
Lungenfunktionstests
- Spirometrie
➜ Goldstandard zur Diagnose von COPD. Messung von FEV1 und FVC zur Bestimmung des Schweregrads der Obstruktion. - Bronchodilatationstest
➜ Beurteilung der Reversibilität der Atemwegsobstruktion.
FVC = forcierte Vitalkapazität; Lungenvolumen, das nach maximaler Einatmung (Inspiration) mit maximaler Geschwindigkeit (forciert) ausgeatmet werden kann.
Bildgebende Verfahren
- Röntgen-Thorax
➜ Ausschluss anderer Lungenerkrankungen und Beurteilung des Emphysems. - CT-Thorax
➜ Detaillierte Darstellung der Lungenstrukturen zur Beurteilung des Emphysems und anderer Komplikationen.
Blutuntersuchungen
- Blutgasanalyse
➜ Beurteilung der arteriellen Blutgase zur Bestimmung der Sauerstoff– und Kohlendioxidwerte. - Alpha-1-Antitrypsin-Spiegel
➜ Untersuchung auf genetische Ursachen der COPD.
CAT-Score: Symptomstärke bei COPD
Der CAT-Score, was für die englische Bezeichnung „COPD Assessment Test“ steht, ist ein Fragebogen, den der Patient eigenständig ausfüllen soll. Dabei werden folgende Aspekte abgefragt:
- Häufigkeit von Husten
- Verschleimung
- Atemnot beim Treppensteigen
- Engegefühl in der Brust
- Einschränkung bei häuslichen Aktivitäten
- Angst, das Haus wegen der Erkrankung zu verlassen
- Schlaftiefe
- Energiestatus
Die Antworten reichen von null bis maximal fünf Punkten. Je ausgeprägter die Symptome sind, desto höher ist die Gesamtpunktzahl am Ende.
Interpretation
- ≥20 Punkte: Ausgeprägte individuelle Symptomatik
- 0 – 10 Punkte: Geringe individuelle Symptomatik
- 11 – 20 Punkte: Mittelgradige individuelle Symptomatik
mMRC-Dyspnoe-Skala
Die modifizierte medizinische Forschungsgesellschaft (mMRC) Dyspnoe-Skala wird zur Bewertung der Atemnot (Dyspnoe) verwendet. Die Skala reicht von null bis maximal fünf Punkten. Je ausgeprägter die Symptome sind, desto höher ist die Gesamtpunktzahl am Ende.
- 0 Punkte: Keine Atemnot, außer bei starker körperlicher Anstrengung.
- 1 Punkt: Atemnot bei schnellem Gehen oder beim Gehen auf einer leichten Steigung.
- 2 Punkte: Geht aufgrund der Atemnot langsamer als Gleichaltrige auf gleicher Ebene oder muss beim Gehen auf gleicher Ebene anhalten, um Luft zu holen.
- 3 Punkte: Muss nach etwa 100 Metern oder nach wenigen Minuten auf ebener Fläche anhalten, um Luft zu holen.
- 4 Punkte: Zu kurzatmig, um das Haus zu verlassen oder Atemnot beim An- und Ausziehen.
Management und Therapie
Raucherentwöhnung
- Bedeutung
➜ Wichtigster Schritt zur Verlangsamung des Krankheitsverlaufs. - Methoden
➜ Verhaltenstherapie, Nikotinersatztherapie, medikamentöse Unterstützung (z.B. Vareniclin, Bupropion).
Pharmakotherapie
- Bronchodilatatoren
➜ Beta-2-Agonisten und Anticholinergika zur Erweiterung der Atemwege. - Inhalative Kortikosteroide
➜ Zur Reduktion der Entzündung in den Atemwegen. - Phosphodiesterase-4-Inhibitoren
➜ Zur Verringerung von Exazerbationen bei schweren Fällen. - Langzeit-Sauerstofftherapie
➜ Bei Patienten mit chronischer Hypoxämie zur Verbesserung der Lebensqualität und Prognose.
Nicht-pharmakologische Therapie
- Lungenrehabilitation
➜ Multidisziplinäre Programme zur Verbesserung der körperlichen Leistungsfähigkeit und Lebensqualität. - Ernährungstherapie
➜ Unterstützung bei Gewichtsmanagement und Ernährungsstatus. - Chirurgische Optionen
➜ Lungentransplantation, Volumenreduktionschirurgie bei ausgewählten Patienten.
Management von Exazerbationen
- Früherkennung und Behandlung
➜ Schnelle Behandlung von Verschlechterungen zur Vermeidung von Krankenhausaufenthalten. - Antibiotika und Kortikosteroide
➜ Bei bakteriellen Infektionen und schweren Entzündungen.
Prävention und Früherkennung
Primärprävention
- Aufklärung
➜ Information der Bevölkerung über die Gefahren des Rauchens und Umweltverschmutzung. - Impfungen
➜ Influenza- und Pneumokokken-Impfungen zur Vermeidung von Infektionen.
Sekundärprävention
- Frühdiagnose
➜ Regelmäßige Lungenfunktionstests bei Risikogruppen. - Monitoring
➜ Engmaschige Überwachung von Patienten mit frühen Anzeichen von COPD.
Besondere Patientengruppen
COPD bei Frauen
- Unterschiede
➜ Frauen können eine andere Symptomatik und Krankheitsverlauf aufweisen als Männer. - Risikofaktoren
➜ Höhere Anfälligkeit für die Auswirkungen von Luftverschmutzung und Rauchen.
COPD bei älteren Menschen
- Multimorbidität
➜ Häufiges Auftreten von Begleiterkrankungen wie Herzinsuffizienz und Diabetes. - Therapieanpassung
➜ Anpassung der Behandlung an die Bedürfnisse und Verträglichkeit älterer Patienten.
Zukunftsperspektiven
Forschung und Entwicklung
- Neue Therapien
➜ Entwicklung von zielgerichteten Therapien und biologischen Wirkstoffen. - Früherkennung
➜ Verbesserung der diagnostischen Methoden zur frühzeitigen Erkennung von COPD.
Gesundheitspolitik
- Strategien
➜ Implementierung von Programmen zur Raucherentwöhnung und Reduktion der Luftverschmutzung. - Aufklärungskampagnen
➜ Förderung des Bewusstseins für COPD und ihre Risikofaktoren.
Pflege bei COPD
Pflege bei COPD (Chronisch Obstruktive Lungenerkrankung) umfasst die Unterstützung bei Atemtherapie, Überwachung der Medikation, Förderung von körperlicher Aktivität, Ernährungsberatung, psychosoziale Unterstützung und die Anleitung zur Selbstpflege, um die Lebensqualität zu verbessern und Komplikationen zu verhindern.
Zusammenfassung
COPD ist eine komplexe und weit verbreitete Erkrankung, die eine umfassende und multidisziplinäre Herangehensweise erfordert. Die Kenntnis der Klassifikation, Pathophysiologie, Diagnostik und Therapieoptionen ist essenziell für medizinisches Personal, um eine optimale Betreuung und Behandlung von Patienten mit COPD zu gewährleisten. Durch präventive Maßnahmen, frühzeitige Diagnose und effektive Therapien kann das Fortschreiten der Erkrankung verlangsamt und die Lebensqualität der Betroffenen erheblich verbessert werden.
Bei diesem Artikel handelt es sich um ein Gesundheitsthema. Er dient weder der Selbstdiagnose noch ersetzt er eine Diagnose durch einen Arzt. Bitte zusätzlich den Hinweis zu Gesundheitsthemen beachten!
Quellen
- RKI – Gesundheit A-Z – Chronisch Obstruktive Lungenerkrankung (COPD) (ohne Datum) Rki.de. Verfügbar unter: https://www.rki.de/DE/Content/GesundAZ/C/COPD/Chronisch_Obstruktive_Lungenerkrankung_inhalt.html (Zugegriffen: 29. Juni 2024).
- Faller, A., & Schünke, M. (2016). Der Körper des Menschen: Einführung in Bau und Funktion (A. Faller & M. Schünke, Hrsg.; 17. Aufl.). Thieme.
- Urban & Fischer Verlag (Hrsg.). (2006). Roche Lexikon Medizin Sonderausgabe (5. Aufl.). Urban & Fischer in Elsevier.
- Andreae, S. (Hrsg.). (2008). Lexikon der Krankheiten und Untersuchungen (2. Aufl.). Thieme.